肝脏的主要功能是参与物质代谢、生物转化(解毒与灭活)、凝血物质的生成和消除、胆汁的生成与排泄。肝脏有丰富的单核吞噬细胞,在特异和非特异免疫中具有重要的作用。
当肝脏受到某些致病因素的损害,可以引起肝脏形态结构的破坏(变性、坏死、肝硬化)和肝功能的异常。但由于肝脏具有巨大的贮备能力和再生能力,比较轻度的损害,通过肝脏的代偿功能,一般不会发生明显的功能异常。如果损害比较严重而且广泛(一次或长期反复损害),引起明显的物质代谢障碍、解毒功能降低、胆汁的形成和排泄障碍及出血倾向等肝功能异常改变,称为肝功能不全(hepatic insufficiency)。严重肝功能损害,不能消除血液中有毒的代谢产物,或物质代谢平衡失调,引起中枢神经系统功能紊乱(肝性脑病),称为肝功能衰竭(hepatic failure)。
引起肝功能不全的原因很多,可概括为以下几类:
1.感染寄生虫(血吸虫、华枝睾吸虫、阿米巴)、钩端螺旋体、细菌、病毒均可造成肝脏损害;其中尤以病毒最常见(如病毒性肝炎)。
2.化学药品中毒 如四氯化碳、氯仿、磷、锑、砷剂等,往往可破坏肝细胞的酶系统,引起代谢障碍,或使氧化磷酸化过程受到抑制,ATP生成减少,导致肝细胞变性坏死;有些药物,如氯丙嗪、对氨柳酸、异菸肼、某些碘胺药物和抗菌素(如四环素),即使治疗剂量就可以引起少数人的肝脏损害,这可能与过敏有关。
3.免疫功能异常肝病可以引起免疫反应异常,免疫反应异常又是引起肝脏损害的重要原因之一。例如乙型肝炎病毒引起的体液免疫和细胞免疫都能损害肝细胞;乙型肝炎病毒的表面抗原(HBsAg)、核心抗原(HBcAg)、e抗原(HBeAg)等能结合到肝细胞表面,改变肝细胞膜的抗原性,引起自身免疫。又如原发性胆汁性肝硬化,病人血内有多种抗体(抗小胆管抗体、抗线粒体抗体、抗平滑肌抗体、抗核抗体等),也可能是一种自身免疫性疾病。
4.营养不足缺乏胆硷、甲硫氨酸时,可以引起肝脂肪性变。这是因为肝内脂肪的运输须先转变为磷脂(主要为卵磷脂),而胆硷是卵磷脂的必需组成部分。甲硫氨酸供给合成胆硷的甲基。当这些物质缺乏时,脂肪从肝中移除受阻,造成肝的脂肪性变。
5.胆道阻塞胆道阻塞(如结石、肿瘤、蛔虫等)使胆汁淤积,如时间过长,可因滞留的胆汁对肝细胞的损害作用和肝内扩张的胆管对血窦压迫造成肝缺血,而引起肝细胞变性和坏死。
6.血液循环障碍 如慢性心力衰竭时,引起肝淤血和缺氧。
7.肿瘤 如肝癌对肝组织的破坏。
8.遗传缺陷有些肝病是由于遗传缺陷而引起的遗传性疾病。例如由于肝脏不能合成铜蓝蛋白,使铜代谢发生障碍,而引起肝豆状核变性;肝细胞内缺少1-磷酸葡萄糖半乳糖尿苷酸转移酶,1-磷酸半乳糖不能转变为1-磷酸葡萄糖而发生蓄积,损害肝细胞,引起肝硬化。
一、物质代谢的改变
肝功能不全时,代谢的变化是多方面的,包括蛋白质、脂质、糖、维生素等。而且能反映在血液内血浆蛋白、胆固醇和血糖含量的变化。
(一)蛋白质代谢变化
主要表现为血浆蛋白的含量改变。
血浆蛋白主要有白蛋白、球蛋白、纤维蛋白原,以及微量的酶及酶原(如凝血酶原)等。正常人血浆蛋白总量为6-7.5克%,其中白蛋白3.8-4.8克%,球蛋白(α1、α2、β、γ)2-3克%,纤维蛋白原0.2-0.4克%,白蛋白/球蛋白的比值为1.5-2.5。
1.血浆白蛋白减少血浆白蛋白由肝细胞合成,肝细胞损害时,血浆白蛋白降低。肝脏每天合成白蛋白约12-18克,半衰期约为13.5天,因此急性肝炎在短期内,血浆白蛋白改变不明显。肝细胞受到极其严重的损害(急性或慢性),如急性或亚急性肝坏死、慢性肝炎、肝硬化等,由于白蛋白合成减少,血浆白蛋白才明显减少。血浆白蛋白减少(低于2.0克%),血浆胶体渗透压降低,是产生腹水或全身性水肿的重要原因之一。
2.纤维蛋白原和凝血酶原等凝血物质减少纤维蛋白原、凝血酶原及凝血因子Ⅴ、Ⅶ、Ⅷ、Ⅸ、Ⅹ,均在肝细胞内合成。肝细胞严重损害,凝血因子(Ⅰ、Ⅱ、Ⅴ、Ⅶ、Ⅷ、Ⅸ、Ⅹ)生成减少,血液凝固性降低,是肝病患者出血倾向的重要原因。
3.球蛋白增多,主要是γ-球蛋白增多。γ球蛋白是由浆细胞产生的。肝脏疾患时,由于抗原的剌激,γ-球蛋白产生增多。β-球蛋白是由肝细胞、浆细胞、淋巴细胞合成的,其主要成分是β-脂蛋白。肝脏疾患时,β-球蛋白常常也是增多,特别是在胆汁淤滞时,如阻塞性黄疸患者,血中β-球蛋白明显升高,这可能与脂类代谢障碍有一定关系。
肝脏疾患时,由于白蛋白合成减少,球蛋白增多。因此,虽然血浆总蛋白可以没有明显改变,但是白蛋白/球蛋白的比值降低,可以小于1.5-1,甚至倒置(即球蛋白多于白蛋白)。
(二)血浆胆固醇含量变化
人体内胆固醇有两个来源:一是来自动物性食物,二是在体内合成。肝脏、小肠粘膜、皮肤合成胆固醇的能力很强。血浆胆固醇大部分来自肝脏,一部分来自食物,肝外组织合成的胆固醇一般很少进入血液。肝细胞分泌卵磷脂胆固醇脂酰转移酶,在血浆中将卵磷脂分子中β位置上的不饱和脂酰基转移至游离胆固醇的分子上,生成胆固醇脂(图15-1),肝脏本身也能将游离胆固醇转变为胆固醇脂。因此,血浆中胆固醇有两种存在形式,一是游离胆固醇(占20-40%),二是胆固醇脂(占60-80%)。正常血浆胆固醇总量为150-250毫克%。胆固醇一部分由肝桩经胆道系统直接排入肠内,绝大部分(约占80%)在肝内先转变为胆酸和脱氧胆酸,以胆盐的形式经胆道系统排入肠内,。肝功能不全时,胆固醇的形成、酯化、排泄发生障碍,引起血浆胆固醇含量的变化。
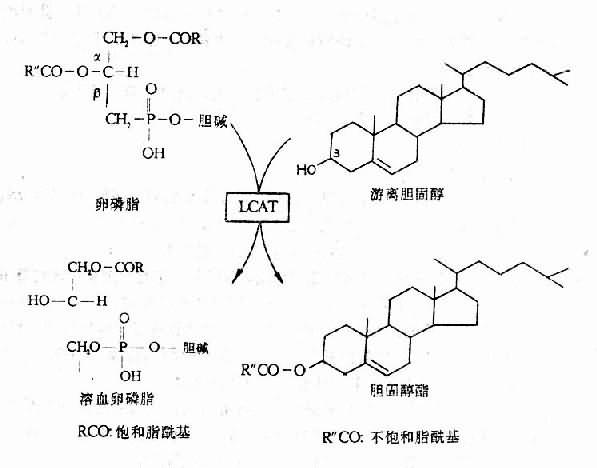
图15-1 胆固醇的酯化
LCAT 卵磷脂胆固醇脂酰转移酶
1.单纯胆道阻塞,胆固醇排出受阻,血浆胆固醇总量明显增高,而胆固醇酯占胆固醇总量的百分比正常。
2.肝细胞受损害,胆固醇酯生成减少,血浆胆固醇酯含量减少,在胆固醇总量中所占的百分比降低,血浆胆固醇总量降低或在正常范围内。
3.肝细胞受损害同时伴有胆道阻塞(如黄疸型肝炎伴有小胆管阻塞),血浆胆固醇总量可以增高,但胆固醇酯在胆固醇总量中的百分比降低。
(三)血糖的变化
肝脏在糖代谢中具有合成、贮藏及分解糖原的作用,使肝糖原与血糖之间保持动态平衡,维持血糖浓度在一定水平。正常血糖含量为80-120毫克%。一般地说,轻度肝脏损害往往很少出现糖平衡紊乱。当肝细胞发生弥漫性的严重损害时,由于肝糖原合成障碍及贮存减少,表现为空腹时血糖降低。当血糖低于60-70毫克%时,就会出现低血糖症,此时病人感到软弱、疲乏、头晕。脑的能量来源主要靠葡萄糖的氧化,而脑糖原的贮存量极少,主要依靠血液供给葡萄糖。当血糖急剧降低至40毫克%时,由于脑的能量供应不足,发生低血糖性昏迷。低血糖性昏迷常见于急性坏死、肝硬化及肝癌的晚期。由于肝细胞损害,不能及时地把摄入的葡萄糖合成肝糖原,食多量糖后,可发生持续时间较长的血糖升高。
二、血清酶的改变
肝脏是物质代谢最活跃的器官,酶的含量极为丰富。肝细胞受损或肝功能障碍时,也可反映到血清中某些酶的改变,有的升高,有的降低。临床上常利用血清中某些酶的变动来衡量肝脏功能,了解肝细胞的损害程度或胆道系统的阻塞情况。
(一)有些血清酶升高
1.在肝细胞内合成并在肝细胞内参与代谢的酶,例如转氨酶,(谷—丙转氨酶、谷—草转氨酶)、乳酸脱氢酶,由于肝细胞受损害(变性、坏死、细胞膜通透性升高)而释放入血,使这些酶在血清中升高。在肝细胞中谷—丙转氨酶活力比较高,因此当肝细胞损害时,血清谷—丙轻氨酶升高比较明显。正常值;金氏单位<100,穆氏单位<40。测定血清谷—丙转氨酶有助于判断病情的变化。
2.从胆道排出的酶,因排泄障碍或生成增多,而在血清内增多。例如碱性磷酸酶、γ谷氨酰转肽酶。
碱性磷酸酶(AKP)的作用是在碱性环境中水解有机磷酸脂类化合物,并促进磷酸钙在骨骼中沉积。正常人血清AKP主要来自肝脏,正常成人为3-13单位(金氏法),在正常情况下可经胆道排出。当胆道阻塞、胆内胆汁淤积时,该酶从胆道排出受阻,而随胆汁逆流入血,与此同时,肝内AKP的合成也增加,故血清AKP的活性明显升高。而在肝炎或肝硬化等肝细胞病变时,此酶活性变化不大,据此可以为区别阻塞性和肝细胞性黄疸指标之一。此外,当肝脏中有原发性肝癌或肝内占位性病变(如肝脓肿)时,也可见血清AKP增高,尤以转移性肝癌病人,增高更显著。
γ-谷氨酰转肽酶(γ-GT)对于体内氨基酸和蛋白质的吸收、分泌和合成都是必需的。主要存在于肾小管及肝毛细胆管处,血清中γ-GT主要来自肝脏和由胆道排出。它能将谷胱甘肽中的γ-谷氨酰基团转移到其它氨基酸或多肽上。
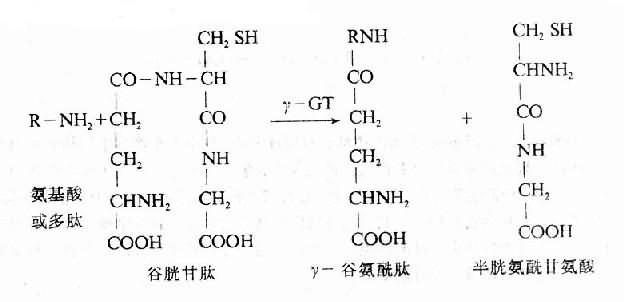
病毒性肝炎或慢性活动性肝炎时,此酶可轻度升高,而在阻塞性黄疸、原发性肝癌或转移性肝癌时明显升高。无黄疸而γ-GT明显升高,注意排除肝癌。
(二)有些血清酶降低
在肝细胞内合成并不断释放入血的酶,例如血清胆碱脂酶(或称假性胆碱脂酶),因肝细胞受损害,合成减少,血清胆硷脂酶降低。正常值:比色法为30-80单位。
血清内酶活性的变化,取决于组织内酶释放的多少、组织内酶产生的改变和酶排泄的异常三个因素。这些改变缺乏特异常性,不同的疾病均可引起同一酶活性的变化,但如果把各种不同的酶组合成酶谱,用以分析不同疾病时酶谱的谱型,则能弥补单项酶活性测定之不足。在由谷丙转氨酶(GPT)、碱性磷酸酶(AKP)、乳酸脱氢酶(LDH)、磷酸已糖异构酶(PHI)和γ谷氨酶转肽酶(γ-GT)组成的酶谱中,若GPT、PHI显著高,其余各酶活性正常或轻度升高,则提示肝细胞受损,称为“肝细胞损伤型酶谱”、若以γ-GT和AKP活性升高为主,则称为“梗阻型酶谱”、如GPT正常或轻度升高,其余和酶显著升高,则称为“肝癌型酶谱”。临床上所作的酶谱测定,利用不同的谱型对肝胆疾病作早期诊断和鉴别诊断有一定帮助。
三、生物转化和排泄功能的变化
(一)解毒功能降低
肝脏是人体重要的解毒器官。机体代谢过程中产生的有毒物质,例如蛋白质代谢产生的氨,在肝内变成无毒的尿素,从大肠吸收的有毒物质(如氨、胺类、吲哚、酚类等)以及直接来自体外的毒物,随血液进入肝脏后,在肝细胞中经生物转化作用,变成无毒或毒性较小随尿或胆汁排出体外。这些变化称为解毒功能。
肝脏的解毒功能有氧化、还原、结合、水解、脱氨等方式,其中主要是氧化和结合解毒。
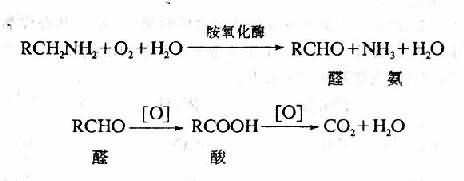
1.氧化解毒氧化解毒是最常见的解毒方式。许多有毒物质在肝内经氧化后,即被破坏而失去毒性。例如,在肠内经腐败作用所产生的胺类,可由肝组织内活性很强的单胺氧化酶及二胺氧化酶的作用,先被氧化成醛及氨。醛再被氧化成酶,最后变成二氧化碳及水;氨在肝内合成尿素。
2.结合解毒结合解毒是体内最重要的解毒方式。许多有毒物质常不能在体内被氧化或还原,或虽经氧化或还原仍有毒性。这类物质的解毒方式是在肝细胞的内质网中与葡萄糖醛、硫酸盐、甘氨酸等结合,生成无毒、毒性较小而易于溶解的化合物,然后从体内排出。由于肝脏能合成葡萄糖醛酸,因此与葡萄糖醛酸结合的解毒方式最常见。例如食物残渣在大肠内腐败后,常产生许多有毒的酚类化合物,这些有毒物质被吸收后,在肝内与葡萄糖醛酸结合解毒。也能与硫酸盐结合解毒。
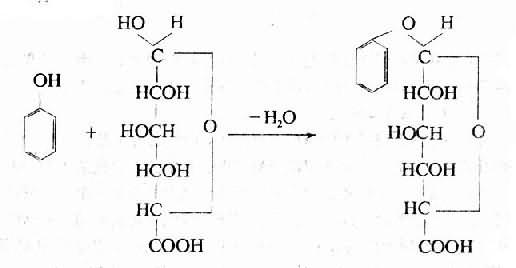
又如色胺酸在大肠内腐败生成有毒性的吲哚,被吸收后先在肝内氧化成为吲哚(吲哚酚),然后再与硫酸盐(或葡萄糖醛酸)结合成无毒的尿蓝母,随尿排出。
当肝功能不全时,肝解毒功能降低,引起机体中毒。
(二)对激素的灭能作用低
正常有些激素是肝脏内破坏的(称为肝脏对激素的灭能作用),例如雌激素、抗利尿激素、醛固酮等。
雌激素在体内降解主要是在肝内进行,雌激素在羟化酶作用下,生成雌三醇,孕酮被还原为孕二醇。雌三醇和孕二醇在肝内与葡萄糖醛酸或硫酸盐结合,随胆汁和尿排出。动物实验及人体研究证明,肝脏受损害后,对激素的灭能作用减退,使体内及尿内的雌激素含量增加。有些肝病,(如门脉性肝硬化)患者,血与尿中的雌激素都增加,并出现蛛蜘痣(皮肤上以小动脉为中心及其向周围放射状毛细血管组成的一种小血管扩张现象)、肝掌(手掌充血发红)。蜘蛛痣及肝掌的出现,与肝脏的灭能作用减退,体内雌激素增多有关。此外,雌激素破坏减少,男子出现乳房发育,睾丸萎缩;女子可出现月经失调。
肝脏对抗利尿激素及醛固酮也具灭能作用。实验证明,肝浸出物有破坏抗利尿激素的作用。肝脏损害时,对抗利尿激素的灭能作用减弱,引起体内抗利尿激素增多。实验证明,将醛固酮和肝脏切片放在一起,置于保温箱内,醛固酮潴留钠的作用即可消失。当肝脏受损害时,醛固酮在肝内破坏减少,在体内增多。因此,在肝功能不全时,尤其是肝硬化患者,体内抗利尿激素及醛固酮增多是引起水肿及腹水的原因之一。
(三)排泄功能降低
肝脏有一定的排泄功能,如胆色素、胆盐、胆固醛、碱性磷酸酶以及Ca++、Fe+++等,可随胆汁排出。解毒作用后的产物除一部分由血液运到肾脏随尿排出外,也有一部分从胆汁排出;As+++、Hg++及某些药物和色素在某种情况下进入机体后,也是胆道排出。肝脏对一些内源性或外源性有毒物质的排泄,必须经过肝细胞的摄取、生物转化、输送及排出等一系列过程。肝脏排泄功能降低时,由肝道排泄的药物或毒物在体内蓄积,导致机体中毒。
临床上常用酚四溴酞钠(BSP)清除试验,来判断肝脏的排泄功能。BSP是一种无毒性、在血液内不变化的染料,注入血液后,大部分与白蛋白及α1-球蛋白结合。在健康人体内约80%由肝细胞摄取,15-20%由骨骼肌摄取,仅2%由肾脏排出。BSP在肝细胞内与谷胱甘肽等结合的形式排入胆管。试验时,由静脉注入BSP5mg/公斤体重,正常注射后一小时,血内已不能查出这种染料,或只有很微量,如果注射后30分钟,血内还滞留有注入量的10-40%,表示有轻度肝功能减退;滞留50-80%,表示中等度肝功能减退;滞留90%以上,表示有严重的肝功能不全。
四、肝性脑病(肝性昏迷)
肝性脑病(hepatic encephalopathy)是指继发于严重肝脏疾患的中枢神经系统机能障碍所呈现的精神、神经综合病症。它包括从轻度的精神、神经症状、到陷入深度昏迷的整个过程。早期有性格改变(欣快或沉默少言,烦躁或淡漠);进一步发展,可发生精神错乱,行动异常,定向障碍(什么时候、地点、是谁分辨不清),两手有扑翼样震颤(让患者平举两上肢,两手呈扑翼样抖动);严重时发展为嗜睡,昏迷。
肝性脑病常见于急性或亚急性肝坏死(重型病毒性肝炎、中毒)肝硬化和肝癌的晚期,以及一部分门体分流手术后的病人,上述情况造成的肝功能严重损害和门体分流是导致肝昏迷的重要原因。肝功能受到严重损害,不能消除血液中有毒的代谢产物;由于门腔静脉分流术或自然形成的侧枝循环,使门静脉中的有毒物质不经过肝脏这个起屏障作用的重要脏器,而进入体循环,从而引起中枢神经系统代谢紊乱。
急性型肝性脑病,起病急骤,迅速出现躁动、谵妄以至昏迷,大多数短期内死亡。多见于重型病毒性肝炎及中毒性肝炎引起的广泛而急剧的肝细胞破坏。
慢性型肝性脑病,起病较缓,往往有明显的诱因(如上消化道出血),常在慢性肝疾患(如肝硬化)或门腔静脉分流术后的基础上发生。
(一)肝性脑病的发生机理
关于肝性脑病的发病机理至今尚未完全阐明。肝性脑病时脑的形态变化,在急性型除少数可见脑水肿外,大多无特殊的病理形态变化;而在慢性型,特别是有反复发作史的患者,通常可见明显的星形细胞肥大和增生;在少数的慢性型特殊病例,可见脑神经元变性和髓鞘脱失现象。由于星形细胞的生理意义还不完全清楚,因此在目前,还很难以脑的形态变化来解释肝性脑病的发生机理,脑的形态变化和功能变化之间的关系,也还有待进一步的研究。目前认为,肝性脑病时中枢神经系统的机能障碍主要是代谢性的或功能性的,是多种发病因素综合作用的结果。一般认为与下列因素有关。
1.血氨增多(氨中毒学说theory of ammonia intoxication)正常人血氨浓度低于100微克%,80-90%的肝性脑病的病人,有血氨升高,有的增高到正常人的2-3倍以上(200-500微克%),而且有时还可看到血氨增高与神经精神症状严重程度相平行。给动物注入氨化铵可引起中枢神经系统机能障碍。因此血氨增多,可能是肝性脑病发生的一个重要因素。
正常血氨的主要来源、①组织代谢过程中形成的氨,包括氨基酸脱氨基过程中产生的氨以及肾小管上皮细胞内的谷氨酰胺经谷氨酰胺酶水解产生的NH3。由肾小管上皮细胞产生的NH3,除了扩散到肾小管与H+结合形成NH4+,起着排NH4+保碱的作用外,也有部分氨弥散入血。②肠道内形成的氨。未被吸收的氨基酸以及经肠壁渗入肠腔的尿素,在大肠内经细菌产生的氨基酸氧化酶和尿素酶的作用,产生氨,由肠道吸收入血。正常对氨的处理,绝大部分在肝脏通过鸟氨酸循环形成尿素,再从肾脏排出和经肠壁渗入肠腔(图15-2),部分氨与谷氨酸合成谷氨酰胺。
(二)血氨增多的原因
1)尿素合成障碍:肝功能不全时,由于代谢障碍,ATP供给不足以及肝内酶系统受损害,导致鸟氨酸循环障碍,尿素合成能力降低,由组织代谢过程中形成的氨及肠道吸收的氨在肝内合成尿素减少,血氨增多(图15-2)。
2)门体侧枝循环形成:肝硬化时,由于门静脉高压,门腔静脉侧支循环形成,由肠道吸收门静脉血的氨,经侧支循环绕过肝脏,直接流入体循环,血氨增多(图15-2)。
3)产氨增多:门脉高压时,可因胃肠道粘膜于血水肿或胆汁分泌减少,而使消化吸收功能减弱,胃肠运动迟缓,肠内蛋白质及其含氮的分解产物,受细胞作用(腐败),产氨增多,物别在进食高蛋白膳食或上消化道出血时(每100毫升血液约含15-20克蛋白质,还有尿素),将更加重血氨的升高。
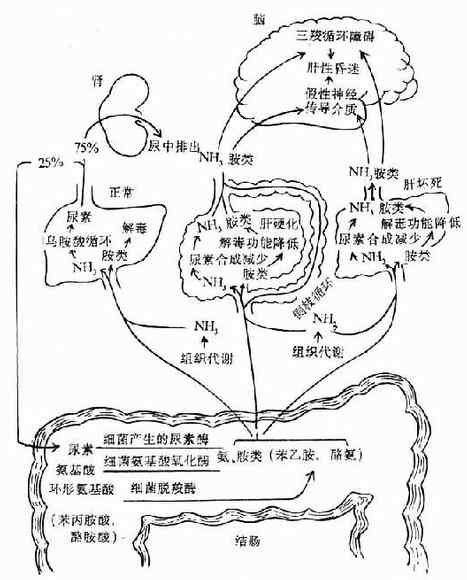
图15-2 正常人和肝性脑病患者的氨及胺类代谢示意图
(2)血氨增多对中枢神经系统的损害正常时血氨含量很少,脑组织内少量的氨与α-酮戊二酸在谷氨酸脱氢酶的作用下形成谷氨酸。谷氨酸在谷氨酰合成酶及ATP、Mg++的参与下,再与氨结合形成谷氨酰胺(图15-3)。谷氨酰胺是运送氨的一种形式,在肝及肾内经谷氨酰胺酶的作用,再分解成谷氨酸和氨。氨在肝内经鸟氨酸循环形成尿素,在肾内形成的NH4+,由肾排出。
血氨增多时,血氨通过血脑屏障进入脑组织的氨增多,氨损伤中枢神经系统机能的机理,至今尚未完全阐明。可能通过下列几个环节干扰神经细胞代谢(图15-3):
1)氨与脑细胞中的α-酮戊二酸结合,形成谷氨酸,消耗了大量的α-酮戊二酸。有人认为在一般组织内,α-酮戊二酸用去后,可以很快从血液中得到补充,而脑组织因α-酮戊二酸很难通过血脑屏障,α-酮戊二酸消耗后,不易从血液中得到补充。α-酮戊二酸是三羧酸循环的中间反应物,当α-酮戊二酸减少后,三羧酸循环不能正常进行,ATP生成减少,能量供应不足,不能维持大脑的正常活动,从而产生机能紊乱,以至发生昏迷。
2)在谷氨酸形成过程中,大量消耗了还原型辅酶Ⅰ(NADH),妨碍了呼吸链中递氢过程,ATP生成减少。
3)谷氨酸在谷氨酰胺合成酶及ATP参与下,再与氨结合,形成谷氨酰胺,这样又大量消耗ATP。
4)高浓度氨对丙酮酸和a-酮戊二酸的脱氢酶系有抑制作用(这可能与维生素B1不能在肝脏有效地转变成焦磷酸硫胺素有关),影响三羧酸循环,而使ATP生成减少。
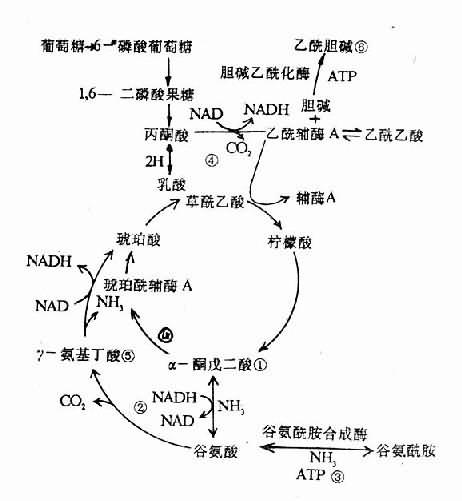
图15-3 氨干扰脑组织代谢的可能环节①α-酮戊二酸减少,影响三羧酸循环②NADH减少,使呼吸链生成ATP减少③谷氨酰胺合成时,消耗ATP④丙酮酸和α-酮戊二酸脱氢酶系受抑制⑤γ-氨基丁酸含量改变⑥乙酰胆硷减少
5)γ-氨基丁酸生成减少。γ-氨基丁酸是一种中枢抑制性神经递质,是由谷氨酸经谷氨酸脱羧酶作用脱羧而形成的。当脑中氨增多时,谷氨酸被消耗,因而γ-氨基丁酸形成减少。目前认为肝性脑病时的躁动、精神错乱、抽搐等神经精神症状与γ-氨基丁酸减少有关。故对兴奋型肝性脑病患者,有人主要给予γ-氨基丁酸治疗,以制止抽搐和躁动。但也有报导,肝性脑病时γ-氨基丁酸含量增多(可能通过对转氨酶的抑制,使γ-氨基丁酸不能转变为琥珀酸半醛),加重中枢的抑制和昏迷。
6)乙酰胆硷含量减少。高浓度氨抑制丙酮酸的氧化脱羧过程,使乙酰辅酶A生成减少,从而影响乙酰胆硷的合成。乙酰胆硷是中枢兴奋性神经递质,它的减少可导致脑功能抑制。
综上所述,脑内氨浓度的升高主要引起:①能量代谢受干扰,ATP消耗增加和因三羧酸循环受影响而使ATP的生成减少,造成脑内ATP供应不足;②通过对谷氨酸代谢和丙酮酸代谢的干扰,改变了脑内某些神经递质的浓度和相互平衡关系。
2.假性神经递质的形成(假递质学说,theory of false neurotransmitter)由于肝性脑病的病人,不是所有患者都有血氮增多,或经治疗后血氨虽已下降,但病人的精神神经症状并未得到改善,于是有人对氨中毒的观点提出了怀疑,并认为肝性脑病的发生可能与中枢神经系统正常的神经递质被假性神经递质所取代有关。
在我们的食物蛋白中,包含一些芳香族氨基酸,如苯丙氨酸及酪氨酸,经肠内细菌脱羧酶的作用,形成苯乙胺及酪胺。这些胺类物质从肠道吸收,经门静脉到达肝脏,经肝脏单胺氧化酶的作用氧化分解,而被清除(图15-4,15-5)。
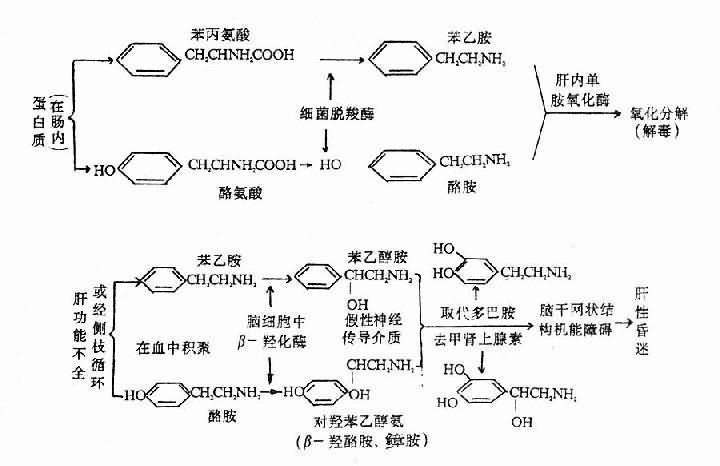
图15-4 假性神经递质的形成
肝功能不全时,由于肝脏解毒功能降低,或经侧枝循环,使血液中的苯乙胺及酷胺积聚,随体循环进入脑组织,在脑细胞内经非特异性的β-羟化酶的作用,在侧链β位置上被羟化,形成苯乙醇胺和对羟苯乙醇胺(鱆胺)。
当脑组织中的苯乙醇胺及对羟苯乙醇胺增多,特别是在脑干网状结构中,由于苯乙醇胺和对羟苯乙醇胺在结构上与脑干网状结构以及黑质、纹状体的正常递质去甲肾上腺素和多巴胺很相似,于是发生竟争,而被儿苯酚胺能神经元所摄取、贮存,并作为神经递质释放出来。脑中苯丙氨酸还具有抑制酪氨酸羟化酶的作用,使多巴胺和去甲肾上腺素生成减少,由于苯乙醇胺和对羟苯乙醇胺的作用远不如正常递质强(如羟苯乙醇胺的作用不到去甲肾上腺素的1/50),因而不能产生正常的效应,故称为假性神经递质(falseneurotransmitter),使脑组织中这类神经细胞功能失常。脑干网状结构中,此类儿苯酚胺能神经元的上行神经纤维属于非特异性投射系统,经丘脑后再向大脑处于觉醒状态有关,故当其功能失常时,可导致昏迷。而大脑基底核内有关神经元的功能失常,造成锥体外系失调,可能与扑翼样震颤的发生有关。
在一些肝性脑病的患者,采用左旋多巴治疗(去甲肾上腺素及多巴胺不易通过血脑屏障),由于增加了中枢神经系统内儿茶酚胺的合成与贮存,在恢复神志上常有明显效果,但只有短时清醒的效应。
3.胰岛素、血浆氨基酸失衡学说(theory of insulin, plasma amino acid inbalance)正常血浆及脑内各种氨基酸的含量有适当的比例。近年来证实,肝脏受损害时,许多氨基酸的含量有变化,其中主要有芳香族氨基酸(苯丙氨酸、酪氨酸、色氨酸)增多,支链氨基酸(缬氨酸、亮氨酸、异亮氨酸)减少。
肝功能不全时,苯丙氨酸、酪氨酸和色氨酸在肝内分解代谢发生障碍,致血液和脑组织内苯丙氨酸、酪氨酸和色氨酸含量增多。苯丙氨酸和酪氨酸则在脑组织内形成假性神经递质(图15-5)。色氨酸则在脑组织内经色氨酸羟化酶和5-羟色氨酸脱羟酶的作用,生成过多的5-羟色胺。5-羟色胺是中枢神经系统中的一个抑制性递质,是去甲肾上腺素的拮抗物。脑中的5-羟色胺大量集中在脑干的中缝核(此神经核与睡眠有关),脑内5-羟色胺增高可引起睡眠,故认为它可能是引起肝性昏迷的一个重要原因。
芳香族氨基酸为什么进入脑增多呢?目前认为芳香族氨基酸与支链氨基酸都是在正常pH下不电离的氨基酸,它们通过血脑屏障是由同一载体转运的,因此它们之间有竞争作用。肝功能不全病人,血中支链氨基酸浓度降低,其竞争力量减弱,芳香族氨基酸争得载体而入脑的机会就增多。
酪氨酸在脑内的浓度升高,使脑内对羟苯乙醇胺生成增多。苯丙氨酸的升高,使脑内苯乙醇胺生成增加,而且高浓度的苯丙氨酸对酪氨酸羟化酶有抑制作用,阻碍多巴和多巴胺以及去甲肾上腺素的生成,而有利于对羟苯乙醇胺的生成(图15-5)。
严重肝损害病人血中支链氨基酸为什么会降低呢?原因是血中胰岛素浓度升高。正常胰岛素在肝脏失活,一次循环,门静脉中的胰岛素就可被肝脏清除40-50%。以此维持血中胰岛素于一定水平。支链氨基酸的分解代谢主要在骨骼肌和肾脏等组织中进行,而肝脏处理支链氨基酸的能力极为有限。当肝功能受损时,血中岛素因清除减少而增多。胰岛素不仅有降低血糖的作用,还能增加肌肉对支链氨基酸的摄取和分解,使血中支链氨基酸浓度降低。
肝功能不全,一方面由于芳香族氨基酸分解代谢障碍,使血浆芳香族氨基酸含量增多;另一方面血中胰岛素升高,使血液支链氨基酸含量减少,结果芳香族氨基酸进入脑组织增多,在脑组织内生成假性神经递质和过多的5-羟色胺,儿茶酚胺生成减少和儿茶酚胺能神经元功能降低,而引起中枢神经系统功能障碍,这就是肝性脑病的胰岛素、血浆氨基酸失衡学说的主要论点。
血浆氨基酸谱(plasma aminogram),除上述六种氨基酸有变化外,还有其他氨基酸的变化,如甲硫氨酸、门冬氨酸、谷氨酸含量增多等。
血浆氨基酸的变动不仅表现为氨基酸绝对值的变化,而且表现为氨基酸的克分子比率(molar ratio)的变化。正常人,(缬+亮+异亮)/(苯丙+酷氨酸)的平均克分子比率为3.0-3.5,而在有肝性脑病患者,其比率明显降低,可降到1.0以下(表15-1)。若用中性氧基酸混合液将此比率矫正到3-3.5,则中枢神经系统功能可得到改善,神志恢复。无脑病的慢性肝病患者也有上述克分子比率的变化,因此,某些研究者试图纠正血浆氨基酸比例来治疗肝性脑病,例如输注特制的氨基酸葡萄糖混合液,其中支链氨基酸含量高而芳香族氨基酸含量低,使之有利于纠正已经失衡了的血浆氨基酸谱,以改善中枢神经系统的功能。动物实验证明,给肝昏迷动物输注特制的氨基酸平衡液,使失衡的比值恢复正常,动物也随之苏醒。
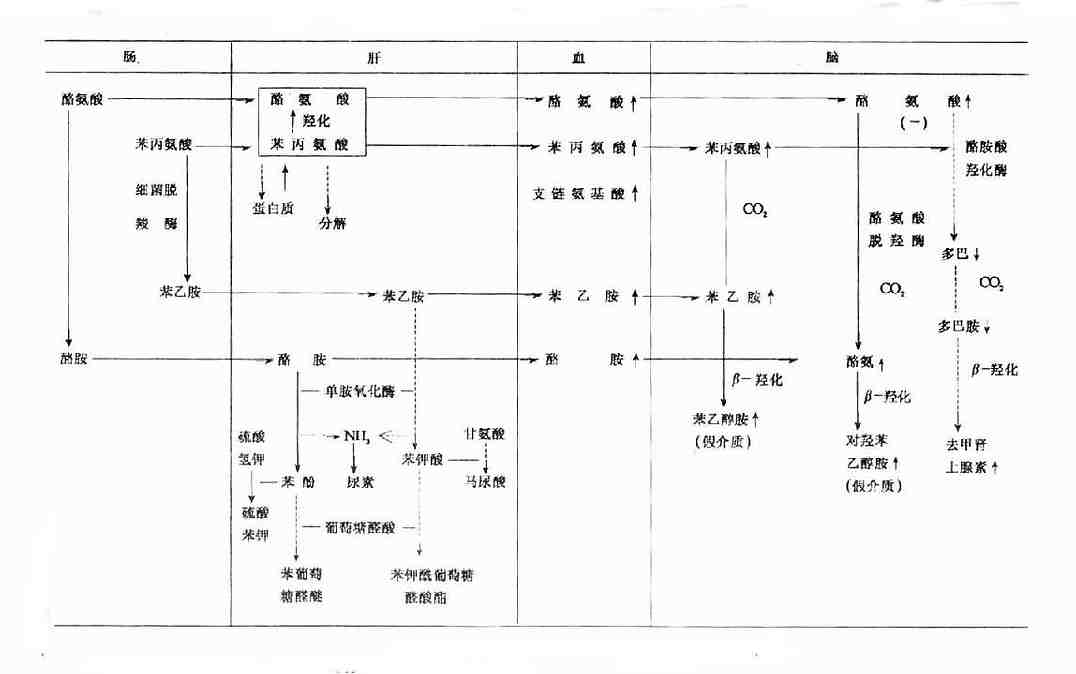
图15-5 假递质生成过程
→:减弱 ↑:升高 ↓减低 (—):抑制
表15-1 肝性脑病病人的血浆氨基酸含量的变化
| 对 照 组 | 肝硬化组 | 肝昏迷组 | |
| 总色氨酸(微克分子%) | 4.7±0.5 | 4.4±0.3 | 2.8±0.3 |
| 游离色氨酸(微克分子%) | 0.43±0.03 | 0.54±0.05 | 1.94±0.23 |
| 缬氨酸(微克分子%) | 22.6±2.3 | 13.5±1.5 | 13.4±1.3 |
| 异亮氨酸(微克分子%) | 7.2±0.5 | 3.7±0.3 | 4.3±0.3 |
| 亮氨酸(微克分子%) | 12.4±1.3 | 9.4±0.5 | 7.7±0.5 |
| 苯丙氨酸(微克分子%) | 6.1±0.4 | 6.7±0.3 | 9.5±0.9 |
| 酪氨酸(微克分子%) | 6.1±0.3 | 10.1±1.3 | 19.6±0.9 |
| 蛋氨酸(微克分子%) | 5.1±0.2 | 8.5±0.5 | 9.1±0.5 |
| 游离脂肪酸(毫克当量/升) | 0.63±0.06 | 0.83±0.06 | 1.04±0.05 |
| 白蛋白(毫克%) | 4.1±0.1 | 3.7±0.1 | 2.3±0.3 |
4.短链脂肪酸中毒学说(theory of short chain fatty caid intoxication)肝病患者的血及脑脊液中,某些短链脂肪酸(指4-10碳原子的低级脂肪酸)含量较高;在肝性脑病患者的血液中,其浓度特别高。将大量短链脂肪酸给动物注射可引起昏迷。因此有人认为短链脂肪酸增多与肝病的发生有关。正常从肠道吸收的短链脂肪酸在肝内进行氧化分解;肝功能严重损害及门体分流存在时,可大量出现于血循环,并进入脑组织中。脑电图变化的研究表明,短链脂肪酸主要作用于脑干网状结构。关于短链脂肪酸对脑的损害机制,目前还不清楚。主要材料来自离体实验。①在体外,高浓度的短链脂肪酸对氧化磷酸有解偶联作用,使ATP生成减少;②直接与神经细胞膜或突触部位的某些成分结合,从而影响神经的电生理效应;③在突触处与正常神经递质(如多巴胺等)结合,从而干扰正常脑功能。
5.其它除上述因素较重要外,下面一些因素在肝性脑病的发生中,可能也起一定的作用。
(1)严重的肝功能不全时,由于血糖降低(特别是空腹时),脑组织能量供应不足,可促使肝性脑病的发生。
(2)电解质代谢紊乱及酸碱平衡失调。
1)低血钾:肝病病人常因饮食减少,腹泻,放腹水,特别是长期使用利尿剂(如双氢克尿噻等),使钾摄入不足,丢失过多。低血钾可以引起中枢神经系统兴奋性降低,严重的可以发生昏迷。
2)碱中毒:肝功能不全时,可能由于血氨增多,氨剌激呼吸中枢,使呼吸中枢兴奋,换气过度,而出现呼吸性碱中毒。低血钾时伴有代谢性碱中毒。血液的pH正常时,只有4%的NH3呈游离状态,96%是成离子状态的NH4+,NH4+容易通过细胞膜,进入脑细胞。当血液的pH值增高时,则下面的反应
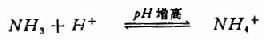
朝着NH3的方向进行。因此,随着血液pH值的增高,游离的NH3增多,大量的NH3进入脑细胞,促使肝性脑病的发生。
3)代谢性酸中毒:肝功能不全时,促进丙酮酸氧化脱羧的脱氢酶的辅酶,如焦磷酸硫胺素(在肝内合成)合成减少,于是丙酮酸氧化脱羟过程障碍,三羟酸循环不能正常进行,丙酮酸堆积,乳酸生成增多,同时乳酸在肝内合成糖元的功能也降低。由于血液中丙酮酸和乳酸增多,引起代谢性酸中毒。酸中毒时,脑组织氧化过程受抑制,能量供应不足,可以发生昏迷。
综上所述,肝性脑病主要是由脑性毒物在体内增多,作用于中枢神经系统的结果,而在肝病时,脑对一些毒物的敏感性增加,更促进了脑病的发生。慢性肝功能不全的患者,镇静剂、感染、电解质紊乱、缺氧等因素,易引起昏迷。脑的敏感性升高,可能与脑长期受各种毒物剌激或肝脏提供的某些物质(如白蛋白)减少有关。
(三)肝性脑病发生的诱因
1.出血肝硬化时上消化道出血(如食道静脉破裂)、外伤、手术、产后大出血等,往往促使肝性脑病的发生。可能是由于循环血量减少,肝脏血液供应不足,发生缺氧,肝细胞进一步受损害,引起肝功能衰竭。脑组织也因缺血、缺氧,使脑细胞的代谢和机能障碍。如果为消化道大出血,血液在肠腔内分解生成氨增多,使血氨增高。
2.感染肝脏病患者如果合并肺炎、胆囊炎、胃肠道感染时,可能由于细菌及其毒素侵入肝脏,加重肝细胞的变性坏死及肝功能减退,往往可以促使肝性脑病的发生。
3.腹腔穿剌放液肝脏病患者有腹水,如果放液量过多或过速,由于腹腔内压突然降低,门静脉系统淤血,流入肝脏的血液减少,引起肝脏缺氧,肝细胞进一步受损害;或因放液丢失电解质过多,都可促使肝性脑病的发生。
4.药物损害麻醉及镇静药(特别是巴比妥类及吗啡)使用过多、饮酒等、都可以增加肝脏的负担,加重肝脏的损害,促使肝性脑病的发生。
5.进食蛋白质过量及口服铵盐
临床上常根据上述肝性脑病发生的机理及诱发因素,采取预防和治疗措施:
(1)避免或纠正各种诱发肝性脑病的因素。
(2)降低血液中氨及胺类的措施:以糖类食物为主,禁用高蛋白饮食,减少氨及胺类的来源;采用清洁灌肠或口服硫酸镁导泻,使肠腔内容物迅速排出;口腔或灌肠给予不易吸收的广谱抗菌素如新霉素等,抑制肠内细菌的繁殖,使氨及胺类产生减少;采用谷氨酸钠或谷氨酸钾静脉注入,降低血氨;采用左旋多巴治疗,增加中枢神经系统内儿茶酚胺的合成和贮存,恢复神经的正常功能。目前已有人研究人工肝脏辅助装置,即将病人的血液流经一种透析膜或吸附剂灌流装置,以清除血液中某些有害物质。
(3)低血糖时,补充葡萄糖。
(4)及时纠正电解质及酸碱平衡失调。
