冠状动脉性心脏病(coronary heart disease),简称冠心病,是指因狭窄性冠状动脉疾病而引起的心肌缺氧(供血不足)所造成的缺血性心脏病。冠心病绝大多数由冠状动脉粥样硬化引起。引起冠心病的原因:
1.冠状动脉粥样硬化 为最常见的狭窄性冠状动脉疾病,特别是肌壁外冠状动脉支的动脉粥样硬化。冠状动脉近侧段之所以好发动脉粥样硬化是由于它比所有器官动脉都靠近心室,因而承受最大的收缩压撞击。再者,冠状动脉血管树由于心脏的形状而有多数方向改变,因此亦承受较大的血流剪应力。
好发部位:据我国6352例尸检统计,病变的总检出率、狭窄检出率和平均级别均以前降支最高,其余依次为右主干、左主干或左旋支、后降支。性别差异:20~50岁病变检出率,男性显著高于女性;60岁以后男女无明显差异。
病变特点:粥样硬化斑块的分布多在近侧段,且在分支口处较重;早期,斑块分散,呈节段性分布,随着疾病的进展,相邻的斑块可互相融合。在横切面上斑块多呈新月形,管腔呈不同程度的狭窄。有时可并发血栓形成,使管腔完全阻塞(图8-28,图8-29)。根据斑块引起管腔狭窄的程度可将其分为4级:Ⅰ级,管腔狭窄在25%以下;Ⅱ级,狭窄在26%~50%;Ⅲ级,狭窄51%~75%;Ⅳ级,管腔狭窄在76%以上。
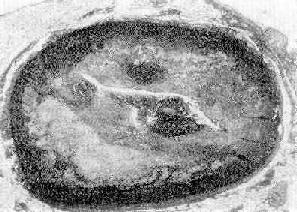
图8-28 冠状动脉粥样斑块并发血栓形成
图示左前降支粥样斑块,累及动脉壁四周,斑块底部粥样物中含大量胆固醇结晶;管腔被血栓阻塞(男性,50岁)
2.冠状动脉痉挛 多年来,学术界一直围绕着冠状动脉痉挛是否是缺血性心脏病的原因这一问题进行争论。有人研究心性急死例中发现,其冠状动脉血栓形成的发病率仅为30%,在发作后12小时内死亡的患者中也只占50%,故认为至少有相当部分病例是由于冠状动脉痉挛引起的。近年来,由于心血管造影技术的开展,已证实冠状动脉痉挛可引起心绞痛和心肌梗死。
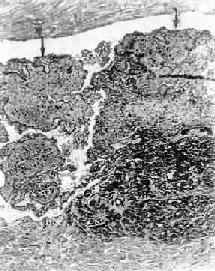
图8-29示图8-28管腔内血栓的放大,主要为白色血栓(↑);右下为纤维素
3.炎症性冠状动脉狭窄冠状动脉的炎症可引起冠状动脉狭窄,甚至完全闭塞而造成缺血性心脏病,例如结节性多动脉炎、巨细胞性动脉炎、高安动脉炎、Wegener肉芽肿病等均可累及冠状动脉。此外,梅毒性主动脉炎亦可造成冠状动脉口狭窄,但都比较少见。
一、心绞痛
心绞痛(angina pectoris)最常见的临床综合征,是由于心肌耗氧量和供氧量暂时失去平衡而引起。心绞痛既可因心肌耗氧量暂时增加超出了已狭窄的冠状动脉供氧能力而发生(劳力型心绞痛)(例如可以体力活动、情绪激动、寒冷、暴饮暴食等的影响下发作),亦可因冠状动脉痉挛导致心肌供氧不足而引起(自发型心绞痛)。
心绞痛的发生是由于心肌缺氧而造成代谢产物的堆积,这些物质刺激心脏局部的交感神经末梢,住处由传入神经经下段颈及上段胸交感神经节和相应脊髓段送至大脑后在相应脊髓段的脊神经所分布的皮肤区域产生不适感,其性质往往不是疼痛而是憋闷或紧缩感。所以,心绞痛是心肌缺血所引起的反射性症状。
1.稳定性心绞痛 稳定性心绞痛(stable angina pectoris)亦称为轻型心绞痛,此时心绞痛一般不发作,可稳定数月,仅在重体力劳动时发作。此类心绞痛是由于暂时性急性或慢性相对性心肌缺血所引起。
2.不稳定性心绞痛 不稳定性心绞痛(instable angina pectoris)临床上颇不稳定,可在负荷时或休息时发作,或其强度和(或)频度增加。此类患者大多至少有1支冠状动脉大支近侧端高度狭窄。在心绞痛强度增加的病例常见冠状动脉主干和3支冠状动脉狭窄。镜下,常见到因弥散性心肌细胞坏死引起的弥漫性间质性心肌纤维化,可导致慢性肌原性心功能不全,伴有左心室扩张。
3.变异型心绞痛 变异型心绞痛(variant angina pectoris)亦称为Prinzmetal心绞痛,多无明显诱因而在休息时发作,仅少数在工作负荷中发病。发作时心电图见ST段反而升高。血管造影证明,此型心绞痛时可见到冠状动脉痉挛,直至其管腔狭窄。这种血管痉挛大多发生在有明显狭窄的冠状动脉,但有时也可见于冠状动脉无明显病变的患者。
二、心肌梗死
心肌梗死(myocardial infarction)是指由于绝对性冠状动脉功能不全(coronary insufficiency),伴有冠状动脉供血区的持续性缺血而导致的较大范围的心肌坏死。绝大多数(95%)的心肌梗死局限于左心室一定范围,并大多累及心壁各层(透壁性梗死),少数病例仅累及心肌的心内膜下层(心内膜下梗死)。
(一)心内膜下心肌梗死
心内膜下心肌梗死(subendocardial myocardial infarction)的特点是坏死主要累及心室壁内层1/3的心肌,并波及肉柱和乳头肌。常表现为多发性小灶状坏死,坏死灶大小为0.5~1.5cm。病灶分布常不限于某1支冠状动脉的供血范围,而是不规则地分布于左心室四周。最严重的病例,坏死灶扩大融合而成为累及整个心内膜下心肌的坏死,称为环状梗死(circumferential infarction)。患者通常存在3大支冠状动脉严重的狭窄性动脉粥样硬化,但绝大多数既无血栓性,亦无粥瘤性阻塞,说明严重、弥漫的冠状动脉病变是此型心肌梗死发生的前提。当患者由于某种原因(如休克、心动过速、不适当的体力活动)引起冠状动脉供血不足时,可造成各支冠状动脉最远端区域(心内膜下心肌)缺氧,而三大支冠状动脉已陷于严重狭窄,侧支循环几乎不能改善心肌的供血,因而导致心肌坏死,而且是多发性小灶状坏死。
(二)区域性心肌梗死
区域性心肌梗死(regional myocardial infarction)亦称为透壁性心肌梗死(transmural myocardial infarction),为典型的心肌梗死类型。梗死区大小不一,多为数厘米大小,或更大些。大多位于左心室,且多累及心壁三层组织。
【病因和发病机制】
1.冠状动脉血栓形成 由于在许多尸检例中发现供养梗死区的冠状动脉支有狭窄性动脉粥样硬化并发闭塞性血栓形成,因此,许多学者认为,冠状动脉血栓形成是心肌梗死的原因。然而,心肌梗死例中冠状动脉血栓的发生率各家报道相差悬殊,因此,关于冠状动脉血栓形成与心肌梗死的关系问题至今仍有争论。
2.冠状动脉痉挛 由于心血管造影技术的进展,使冠状动脉痉挛问题获得突破。现已证实,变异型心绞痛是由冠状动脉痉挛所引起。有人用冠状动脉造影术研究大量的透壁心肌梗死病例,发现冠状动脉闭塞率随发作后时间的延长而递减,提示冠状动脉痉挛的解除。近来研究证明,有严重狭窄的冠状动脉仍可发生收缩。
3.心肌供血不足 在狭窄性冠状动脉粥样硬化的基础上,由于过度负荷而造成心肌供血不足,亦可引起心肌梗死。
【好发部位和范围】
此型心肌梗死的部位与闭塞的冠状动脉供血区域一致。由于左冠状动脉比右冠状动脉病变更为常见,所以心肌梗死多发生在左心室。其中左心室前壁、心尖部及室间隔前2/3,约占全部心肌梗死的50%,该区正是左冠状动脉前降支供血区;约25%的心肌梗死发生在左心室后壁、室间隔后1/3及右心室,此乃右冠状动脉供血区;此外见于左心室侧壁,相当于左冠状动脉回旋支供血区域。
冠状动脉的分布变异较大,据统计有以下3型:①右优势型:右冠状动脉除发出后降支外,还分支供养右心室膈面及左心室一部分。②均衡型:两心室的膈面各由本侧冠状动脉供血,互不越过两心房、两心室交界,并可有两支后降支。③左优势型:左冠状动脉分布于左心室膈面,发出后降支,有的还分支至右心室膈面的一部分。这种变异不但影响心肌梗死的分布,而且,当一支优势的冠状动脉阻塞时,另一支较弱的冠状动脉的吻合支往往不能满足阻塞支供血区心肌对氧的需要,而致该区发生坏死。
【病变】
肉眼观,心肌梗死灶形状不规则。一般于梗死6小时后肉眼才能辨认,梗死灶呈苍白色,8~9小时后呈黄色或土黄色,干燥,较硬,失去正常光泽(图8-30)。第4天在梗死灶周边出现明显充血、出血带。2~3周后由于肉芽组织增生而呈红色。5周后梗死灶逐渐被瘢痕组织取代,呈灰白色(陈旧性梗死灶)。
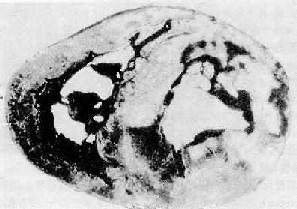
图8-30 心肌梗死
图示心脏横断面由下向上观,图上方为心前壁,左心室前壁和室间隔前部梗死(图中灰白色区)
镜下,心肌梗死最常表现为凝固性坏死,心肌细胞胞浆嗜伊红性增高,继而核消失。肌原纤维结构可保持较长时间,最终融合成均质红染物(图8-31)。梗死灶边缘可见充血带及中性粒细胞浸润,在该处,可见到心肌细胞肿胀,胞浆内出现颗粒状物及不规则横带(图8-32)。另一部分心肌细胞则出现空泡变性,继而肌原纤维及细胞核溶解消失,残留心肌细胞肉膜,仿佛一个空的扩张的肉膜管子(图8-31)。

图8-31 心肌梗死
图左边示心肌纤维肿胀,横纹消失,伊红浓染,核溶解消失(凝固性坏死);右边心肌细胞原纤维及部分心肌核溶解消失(液化性肌溶解)
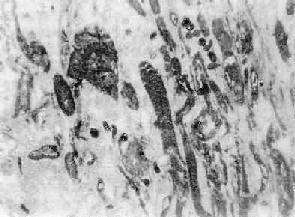
图8-32 心肌梗死
梗死灶边缘的心肌细胞肿胀,胞质内出现颗粒状物及宽窄不等的横带,半薄切片,甲苯胺蓝染色
【心肌梗死的生化变化】
梗死的心肌细胞内糖原减少或消失出现较早,一般在冠状动脉闭塞5分钟后即可出现。这是由于某一支冠状动脉阻塞后,该部分心肌所需的氧和葡萄糖来源中断,细胞内储存的糖原发生酵解所致。近来有报道,心肌缺血早期可引起心肌肌红蛋白缺失。心肌受损时,肌红蛋白迅速从肌细胞释出,进入血液,并从尿中排出,因此急性心肌梗死时能很快从血和尿中测出肌红蛋白值升高。心肌坏死时,一些酶,如谷氨酸-草酰乙酸转氨酶(GOT)、谷氨酸-丙酮酸转氨酶(GPT)、肌酸磷酸激酶(CPK)及乳酸脱氢酶(LDH),可释放入血,使这些酶在血中的浓度升高。其中尤以CPK对心肌梗死的临床诊断颇有帮助。
【合并症及后果】
1.心脏破裂 较少见,约占心肌梗死所致死亡例的3%~13%。常发生在心肌梗死后1~2周内,主要由于梗死灶周围中性粒细胞和单核细胞释出的蛋白水解酶以及坏死的心肌自身溶酶体酶使坏死的心肌溶解所致。好发部位为:①左心室前壁下1/3处,心脏破裂后血液流入心包,引起心包填塞而致急死。②室间隔破裂,左心室血流入右心室,引起右心功能不全。③左心室乳头肌断裂,引起急性二尖瓣关闭不全,导致急性左心衰竭。
2.室壁瘤(ventricular aneurysm)大约10%~38%的心肌梗死病例合并室壁瘤,可发生于心肌梗死急性期,但更常发生在愈合期。由于梗死区坏死组织或瘢痕组织在室内血液压力作用下,局部组织向外膨出而成。多发生于左心室前壁近心尖处,可引起心功能不全或继发附壁血栓。
3.附壁血栓形成(mural thombosis)多见于左心室。由于梗死区心内膜粗糙,室壁瘤处及心室纤维性颤动时出现涡流等原因,为血栓形成提供了条件。血栓可发生机化,或脱落引起大循环动脉栓塞。
4.心外膜炎 心肌梗死波及心外膜时,可出现无菌性纤维素性心外膜炎。
5.心功能不全 梗死的心肌收缩力显著减弱以至丧失,可引起左心、右心或全心充血性心力衰竭,是患者死亡最常见的原因之一。
6.心源性休克 有人认为,当左心室梗死范围达40%时,心室收缩力极度减弱,心输出量显著减少,即可发生心源性休克,导致患者死亡。
7.机化瘢痕形成 心肌梗死后,若病人仍然存活,则梗死灶被机化修复而成瘢痕。小梗死灶约需2周,大梗死灶约4~6周即可机化。
三、冠状动脉性猝死
冠状动脉性猝死(sudden coronary death)较为常见。多见于30~49岁的人,男性比女性多3.9倍。发病有两种情况:①在某种诱因作用下发作:如饮酒、劳累、吸烟、运动、争吵、斗殴等。患者可突然昏倒在地、四肢肌肉抽搐、小便失禁,或突然发生呼吸困难、口吐泡沫、大汗淋漓,很快昏迷。症状发作后迅即死亡,或在1至数小时死亡。②在夜间睡眠中发病:多在家中或集体宿舍中死亡,且往往不被人察觉,所以多无目击者。
引起猝死的原因:多数病例在1支或2支以上冠状动脉有狭窄性动脉粥样硬化,其中有的病例并发血栓形成。据一项尸检报道,在128例冠状动脉性猝死中,89例有较为严重的冠状动脉粥样硬化,18例并发血栓形成,17例有斑块内出血。然而,部分病例冠状动脉仅有轻度,甚至无动脉粥样硬化病变,这部分病例猝死的发生可能是由于冠状动脉痉挛而引起。此外,冠状动脉畸形(如左冠状动脉起源于右冠状动脉窦或一支冠状动脉主干起源于肺动脉干等)、梅毒性主动脉炎所致的冠状动脉口狭窄或闭塞,以及感染性心内膜炎时,主动脉瓣或二尖瓣上的血栓物质脱落,进入冠状动脉口所致的冠状动脉栓塞等均可引起猝死。
