一、糖尿病
糖尿病(diabetes mellitus)是由于胰岛素缺乏或(和)胰岛素的生物效应降低而引起的代谢障碍,为以持续的血糖升高和出现糖尿为主征的常见病,发病率为1%~2%。
【病因和发病机制】
糖尿病依病因可分为原发性及继发性两类。继发性糖尿病是由于炎症、肿瘤、手术等已知疾病造成胰岛广泛破坏,或由于其他内分泌的异常影响胰岛素的分泌所导致的糖尿病。日常所称糖尿病乃指原发性糖尿病,按其病因、发病机制、病变、临床表现及预后的不同可分为以下两种。
(一)胰岛素依赖型糖尿病
胰鸟素依赖型糖尿病(insulin-dependent diabetes mellitus,IDDM)又称Ⅰ型糖尿病,占糖尿病的10%~20%,患者多为青少年,发病时年龄小于20岁,胰岛B细胞明显减少,血中胰岛素明显降低,易合并酮血症甚至昏迷,治疗依赖胰岛素。目前认为其发病是在遗传易感性素质的基础上,胰岛感染了病毒(如腮腺炎病毒、风疹病毒及柯萨奇B4病毒等)或受毒性化学物质(如吡甲硝苯脲等)的影响,使胰岛B细胞损伤,释放出致敏蛋白,引起自身免疫反应(包括细胞免疫及体液免疫),导致胰岛的自身免疫性炎症,进一步引起胰岛B细胞严重破坏。
遗传易感性素质的主要根据是:一卵性双生的一方得病,50%的另一方也得病;与HLA类型有明显关系,在中国此型患者中DR3及DR4的分布频率明显增加,有人统计HLA-DR3或DR4的人群患此病的危险性比其他人高5~7倍。这些人存在免疫缺陷,一方面对病毒的抵抗力降低,另一方面抑制性T细胞的功能低下,易发生自身免疫反应(参阅本章毒性甲状腺肿)。
自身免疫反应的主要根据是:患者早期胰岛中有大量淋巴细胞浸润(胰岛炎),其中包括CD4+T细胞,与Ⅰ型糖尿病动物模型所见一致,从Ⅰ型糖尿病动物中提取的CD4+T细胞转移给正常动物可引发该病;90%患者发病后一年内血中可查出抗胰岛细胞抗体;10%的患者同时患有其他自身免疫性疾病。
(二)非胰岛素依赖型糖尿病
非胰岛素依赖型糖尿病(non-insulin dependent diabetes mellitus,NIDDM)又称Ⅱ型糖尿病,发病年龄多在40岁以上,没有胰岛炎症,胰岛数目正常或轻度减少。血中胰岛素开始不降,甚至增高,无抗胰岛细胞抗体,无其他自身免疫反应的表现。本型虽然也有家族性,一卵性双生同时发病者达90%以上,但未发现与HLA基因有直接联系。其发病机制不如Ⅰ型糖尿病清楚,一般认为是与肥胖有关的胰岛素相对不足及组织对胰岛素不敏感(胰岛素抵抗)所致。
肥胖是本型发生的重要因素,患者85%以上明显肥胖,只要减少进食,降低体重,血糖就可下降,疾病就可得到控制。引起发病有两个重要环节:①胰岛素相对不足及分泌异常。长期高热量食物,刺激胰岛B细胞,引起高胰岛素血症,但与同样肥胖的非糖尿病者相比,血中胰岛素水平较低,因此胰岛素相对不足。此外对葡萄糖等刺激,胰岛素早期呈现延缓反应,说明胰岛B细胞本身也有缺陷。长期过度负荷可使胰岛B细胞衰竭,因此本病晚期可有胰岛素分泌绝对缺乏,不过远比Ⅰ型为轻。②组织胰岛素抵抗,脂肪细胞越大对胰岛素就越不敏感,脂肪细胞及肌细胞的胰岛素受体减少,故对胰岛素反应差,这是高胰岛素血症引起胰岛素受体负调节的表现;此外营养物质过剩的细胞还存在胰岛素受体后缺陷(defect of postreceptor signaling by insulin),使葡萄糖及氨基酸等不能通过细胞膜进入细胞内,事实上营养过剩的细胞(也包括肝细胞及肌细胞)已失去正常处理血液中营养物质的能力。
非肥胖型Ⅱ型糖尿病患者对葡萄糖早期胰岛素反应比肥胖型患者更差,提示胰岛B细胞缺陷更严重,同时组织也呈胰岛素抵抗,其原因不明,可能与基因异常有关。
糖尿病患者在临床上不仅呈糖代谢障碍,也有脂肪及蛋白代谢障碍。胰岛素的不足(绝对或相对)及组织胰岛素抵抗使葡萄糖利用及糖原合成减少,导致高血糖。血糖超过肾阈值则出现尿糖及高渗性利尿(多尿)。这将引起水及电解质的丢失,进一步导致细胞内水减少,故患者出现口渴。由于营养物质得不到利用,患者食欲常增强,而体重却减轻(主要见于Ⅰ型及严重的Ⅱ型糖尿病)。
在胰岛素严重缺乏情况下(见于Ⅰ型糖尿病),蛋白及脂肪分解代谢增强而生成氨基酸及脂肪酸,氨基酸在肝内作为糖异生的原料被利用,而脂肪酸则在肝内氧化生成酮体(乙酰乙酸、β-羟丁酸及丙酮),出现酮血症(ketonemia)及酮尿症(ketonuria),前者可导致糖尿病昏迷。部分患者胰岛A细胞分泌的高血糖素(glucagon)增高,能加速脂肪酸的氧化。
【病理变化】
1.胰岛的病变不同类型的糖尿病及其不同时期,病变差异甚大。Ⅰ型糖尿病早期可见胰岛炎,胰岛内及其周围有大量淋巴细胞浸润,偶见嗜酸性粒细胞。胰岛细胞进行性破坏、消失,胰岛内A细胞相对增多,进而胰岛变小,数目也减少,有的胰岛纤维化;Ⅱ型糖尿病用常规方法检查时,早期几无变化,以后可见胰岛B细胞有所减少。常见变化为胰岛淀粉样变,在B细胞周围及毛细血管间有淀粉样物质沉着(图15-18),该物质可能是胰岛素B链的分解产物。
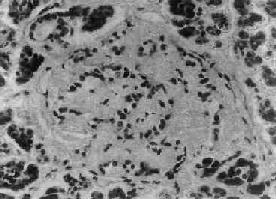
图15-18 糖尿病之胰岛
图示胰岛淀粉样变
2.其他组织变化及合并症
(1)动脉病变:①动脉粥样硬化,比非糖尿病患者出现较早且较严重;②细动脉玻璃样变,表现为基底膜增厚,富于Ⅳ型胶原的物质沉着,由于通透性增高致蛋白质漏出增多,故动脉壁有蛋白质沉积,造成管腔狭窄,引起组织缺血。合并高血压者,此变化更明显。
(2)肾病变:①肾小球硬化,有两种类型,一种是弥漫性肾小球硬化(diffuse glomerulosclerosis),肾小球毛细血管基底膜弥漫增厚,血管系膜细胞增生及基质增多;另一种为结节性肾小球硬化(nodular glomerulosclerosis),其特点是部分系膜轴有多量透明物质沉着,形成结节状,结节外周为毛细血管袢。②动脉硬化及小动脉硬化性肾硬化。③急性和慢性肾盂肾炎,易伴有肾乳头坏死,后者是由于在缺血的基础上对细菌感染更加敏感。④肾近曲小管远端上皮细胞有糖原沉积。
(3)糖尿病性视网膜病。可分两种,一种是背景性视网膜病(background retinopathy),视网膜毛细血管基底膜增厚,小静脉扩张,常有小血管瘤形成,继而有水肿、出血;另一种是由于血管病变造成视网膜缺氧,刺激引起血管新生及纤维组织增生,称为增殖性视网膜病(proliferative retinopathy)。视网膜病变易引起失明。除视网膜病变外,糖尿病易合并白内障。
(4)神经系统病变:周围神经包括运动神经、感觉神经和植物神经都可因血管变化引起缺血性损伤,出现各种症状,如肢体疼痛、麻木、感觉丧失、肌肉麻痹以致足下垂、腕下垂、胃肠及膀胱功能障碍等;脑细胞也可发生广泛变性。
(5)其他器官病变:肝细胞核内糖原沉积;由于高血脂症皮肤可出现黄色瘤结节或斑块。
(6)糖尿病性昏迷:其原因有①酮血症酸中毒;②高血糖引起脱水及高渗透压。
(7)感染:由于代谢障碍及血管病变使组织缺血,极易合并各种感染。
二、胰岛细胞瘤
胰岛细胞瘤(islet-cell tumor)由于其构成细胞不同,所分泌的激素和引起的症状也不同。有一部分肿瘤乃无功能性肿瘤,临床上不出现任何特殊症状。胰岛细胞瘤在HE染色片上不可能区分出细胞的种类,常需借助特殊染色、电镜及免疫组化技术来加以鉴别。
1.B细胞肿瘤 从胰岛B细胞(即B细胞)发生的肿瘤有腺瘤和腺癌;其中一部分能分泌胰岛素,可称之为insulinoma,临床上可有低血糖症状。大约80%是单发性腺瘤,10%为多发性腺瘤,10%是癌。本瘤可见于各个年龄层,但以40~50岁为多见。肉眼观,一般以胰体及胰尾部为多见,有完整包膜,大小为0.5~10cm,切面色微黄。组织学上,瘤细胞似胰岛细胞,呈多角形或柱状,胞浆颗粒状,细胞排列成条索或巢状,有时可出现菊形团排列。周围绕以血窦(图15-19)。间质中常出现淀粉样物质或钙盐沉积。其恶性者称为胰岛细胞癌。但由于肿瘤细胞常可因变性而出现多形性和奇异形核,因而从镜下区分良恶性有时也颇困难,常需根据其浸润性生长和淋巴结、肝转移等才能做出判断。
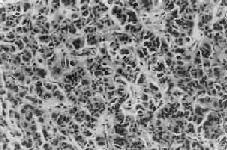
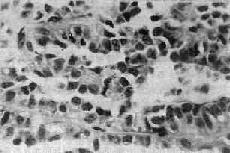
图15-19 胰岛细胞瘤
2.Zollinger–Ellison综合征本综合征以胰岛细胞瘤、大量胃酸分泌和溃疡病为主征。肿瘤常为多发性,60%是恶性,细胞大小不一,瘤细胞分泌胃泌素,故又称胃泌素瘤(gastrinoma)。在胰岛该瘤细胞来源不明。此瘤可见于胰腺任何部位,也可发生在十二指肠及胃幽门窦部。由于胃泌素的作用,胃酸分泌亢进,导致溃疡病形成。溃疡主要见于十二指肠及胃,但25%可出现在空肠。患者还常有水样腹泻及脂性腹泻。
