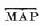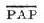血管扩张剂作为心力衰竭治疗中一种重要的手段起始于70的代初期。它的使用、发展与心力衰竭的血液动力学改变的深入认识有着密切的关系,尤其自1970年Swan-Ganz气囊漂浮导管技术应用于临床之后,为心力衰竭和其他危重病人的血液动力学监测,提供了重要的参考依据,从而为心力衰竭的治疗开辟了新的途径,也为血管扩张剂的使用奠定了理论基础。
一、血液动力学基础
在心力衰竭发生中,左心室功能减退占十分重要的地位,因此仅凭测定中心静脉压力(实际上多数测定的仅系外周静脉压力)往往不能真实反映左心室情况。实践证明,中心静脉压的压力值常受下述四个因素的影响,即中心静脉的容量和流量,心脏充盈时右心室的扩张性和收缩性,中心静脉的舒缩活动以及胸腔内压。为此,单凭中心静脉压的测定,可能导致错误的结论。对于心力衰竭,最理想的是直接测定左心室功能,但是在技术上存在一定的难度,不宜普遍推广使用。Swan-Ganz气囊漂浮导管可通过测定肺毛细血管楔压(PCWP),间接了解左心房和左心室舒张末压(LVDEP)或左心室充盈压(LVFP),同时根据心排血量(CO)以及其他测得的数据,可比较全面、准确地反映心力衰竭时,心脏及血管的病理、生理改变。
(一)Swan-Ganz导管 气囊漂浮导管是由不透X线的聚氯乙烯制成,管腔分成四部分,其中一腔通导管顶端,用来测量肺动脉压力及肺毛细血管楔压(气囊充气嵌入时)。另一腔在管侧开口,距管端30cm,当导管顶端孔位于肺动脉时,此口多在右心房内,故可同时记录肺动脉及右心房压力,并可从此孔注入冰水以测量心排血量。第三腔与管的乳胶小气囊相通,可充气1.5ml左右,借此气囊漂浮于血液中,使导管前端随血流进入肺动脉。第四腔是实心部分,与距导管顶端4cm的侧孔内所嵌入的微小热敏电阻相连,用来测定肺动脉血温。热敏电阻导管自管尾引出连接于心排血量计算机,自近端孔注射4℃以下生理盐水或5%葡萄糖液进入右心房,液体随血流进入肺动脉,使肺动脉内血液发生温度变化,即可在心排血量计算机屏幕上显示出读数。Thompson指出,Swan-Ganz导管与通常中心静脉压导管比较,其优越性在于以下四点:①可以测定肺动脉舒张压和肺毛细血管楔压,再据以估计左心室充盈压;②连续监测肺动脉收缩压和平均压,可以反映由于缺氧、肺水肿、肺栓塞和肺功能不全等所引起的肺血管阻力(PVR)的变化;③可以采取混合静脉血,测定动静脉血氧含量差,测定心输出量(Fick法)和测定动静脉血混合情况(Qs/QT);④可用热稀释法测定心输出量。
(二)插入漂浮导管所得心腔压力 漂浮导管的插入可于病人床旁在无X线透视下进行,或依据心腔不同部位产生的压力曲线来判断导管所在部位。
1.右心房压力曲线 窦性心律时,右心房压力曲线(图79-1),包括正波,即a、c及v。a波出现于心电图的P及R波之间,c波在a波的下波;v波与心电图的T波一致。在无三尖瓣返流的情况下,右心房的a波高度应较v波为高,且与右心室的终末舒张压相似。
2.右心室图形 漂浮导管自右心房经三尖瓣进入右心室,即出现典型的心室压力曲线(图79-1)。右心室压力图形呈圆锥形,当心室收缩时,曲线形成高峰,即在心电图显示R波后数毫秒时压力开始上升,至T波出现后达到最低点,且早期舒张压较舒张终末压为低,此与右心房压力表现类似。
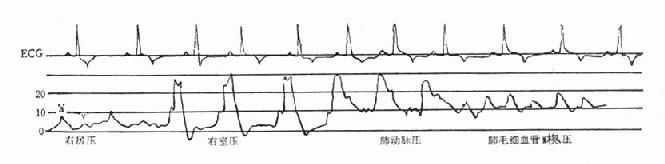
图79-1 漂浮导管测得右侧心房、心室、肺动脉及肺毛细血管楔压
3.肺动脉压 肺动脉压力曲线近似于三角形,在其降支上有一重搏切迹(图79-1),以此为标记,可协助辨认。降支相当于肺动脉瓣的关闭,早期舒张压多较舒张末压为高。
4.肺毛细血管楔压 肺毛细血管楔压外形与右心房压很相近,其压力平均高度低于肺动脉平均高度,但其低压经常高于右心房。当气球排气后,压力曲线明显升高即显示肺动脉的压力曲线搏动。
(三)心腔各部压力的意义 过漂浮导管的测定,可以得到右心房、右心室、肺动脉(收缩压、舒张压及平均压)、肺毛细血管楔压(表79-1)。其意义如下。
1.右心房压 ①反映静脉血容量和静脉血管床的张力;②右心室充盈和排空情况以及右心室舒张期的顺应性。当右心室衰竭或右心室功能受损、导致肺动脉高压,右心室舒张压升高或出现三尖瓣严重病变时,均可引起右心房压力增高。
2.肺动脉收缩压和舒张压 ①代表右心室收缩产生的收缩期压力;②反映肺小动脉和肺毛细血管床的流量或梗阻情况。在肺血管无梗阻时,肺动脉舒张压近似于平均肺毛细血管楔压。若肺动脉舒张压大于楔压0.8kPa(6mmHg)以上,表明肺部有阻塞性病变存在,如大面积的肺梗死、肺部慢性阻塞性疾患、肺纤维化或其他原因。
3.肺毛细血管楔压 ①反映肺部的循环状态。在通常的呼吸和循环下,肺毛细血管楔压基本上与肺静脉压力一致,能正确反映肺循环的扩张或充血压力。充血压力是肺充血和肺水肿的主要决定因素之一。②肺毛细血管楔压的正确和连续观测是判断肺充血及其程度较有价值的指标。③肺毛细血管楔压与左心房平均压密切相关,一般不高于后者0.13-0.27kPa(1~2mmHg)。这是因为左房与肺动脉肺之间无瓣膜存在,Swan-Ganz导管气囊充气后就会阻止近端血流,这时测得压力系左房返回压力。如无二尖瓣瓣膜病变,左心房平均压又与左心室舒张充盈压相关,后者则是左心室功能的重要因素。总之,如无肺血管阻力升高,且无左室功能异常,则肺动脉舒张终末压就与肺毛细血管楔压、平均左心房压以及左室舒张终末压的值非常相近。一旦Swan-Ganz导管气囊破裂,就可以应用肺动脉舒张终末压作为肺毛细血管楔压的近似值(表79-1)。
表79-1 心腔内各部的压力正常值
| 部位 | 正常值kPa(mmHg) | |
| 平 均 值 | 范 围 | |
| 右心房
右心室 肺动脉(收缩压/舒张压) 平均肺动脉压 肺毛细血管楔压 | 0.67(5)
3.33/0.67(25/5) 3.07/1.20(23/9) 2.0(15) 1.33(10) | 0.13~1.33(1~10)
2.0~4.0/0~1.07(15~30/0~8) 2.0~4.0/0.67~2.0(15~30/5~15) 1.33~2.67(10~20) 0.67~2.0(5~15) |
4.热稀释法测定心排血量心排血量是指心脏每分钟泵出的血量。本法测定心排血量的误差约4%,并无需采血,故优于其他方法。可用于对心血管药物,机械辅助循环、人工辅助呼吸的效应评价,与肺毛细血管楔压两项指标在Frank-Starling心室功能曲线上定位,可连续观察病程中或治疗后的心室功能改变(图79-2)。为了更准确起见,免受身材大小的影响,临床上多采用心脏指数(CT)来估价心脏的泵功能。心脏指数=心排血量/体表面积。正常心脏指数是2.8~3.2L/(min·m2),指数在2.0~2.2L/(min·m2 )以下,临床将出现心功能低下,若心脏指数达1.8~2.0,则可出现休克。临床常采用肺毛细血管楔压与心脏指数的相关图(图79-3),做为病情评价和治疗依据。若测得的血液动力学数据处在Ⅱ、Ⅳ项限内,表明肺毛细血管扩张剂及心肌正性收缩药物;若处在Ⅲ项限内,提示体内血容量不足,不宜首先选用血管扩张剂,而应快速扩容(包括采用胶体溶液)。
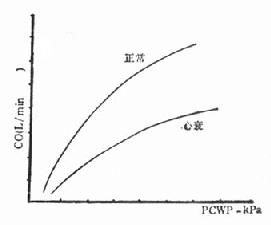
图79-2 心功能曲线
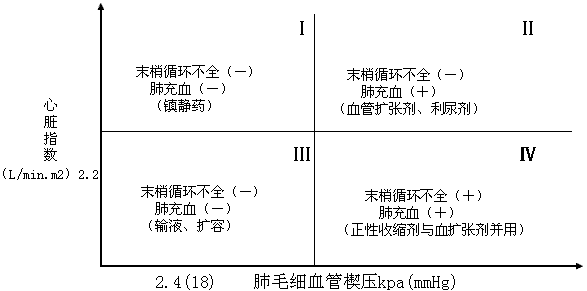
图79-3 肺毛细血管楔压与心脏指数的相关图
通过上述测得的多项基础数据,还可进一步对整个循环系统(包括外周血管阻力和肺血管阻力)状态进行推论,常用的计算公式如表79-2。
表79-2 循环系统各项基础数据的计算
| 公式 | 单位 | 正常值 |
| SV-co/HR×100 | ml/beat | 60~90 |
| SI=SV/BSA | ml/(beat.m2) | 40~60 |
| LVSWI=1.36(
-PCWR)/100×SI | (g.m)/m2 | 45~60 |
| RVSWI=1.36
-PCWR)/100×SI | (g.m)/m2 | 5~10 |
| TPR=
-CVP/CO×80 | (N.s)/cm-5 | (900~1500)×10-5 |
| PVR=
-PCWP/CO×80 | (N.s)/cm-5 | (50~150)×10-5 |
注:SV:每搏容量;CO:心排血量;HR:心率;SI:每搏指数;BSA:体表面积;LVSWI:左心室每搏工作指数;RVSWI:右心室每搏工作指数;MAP:平均动脉压;PCWP:肺毛细血管楔压;CVP:中心静脉压(即右心房平均压);TPR:周围血管阻力;PVR:肺血管阻力;PAP:肺动脉平均压。
二、心力衰竭的血液动力学变化
心脏疾患由于各种病因和诱因,最终可导致心力衰竭的发生。常见的病因包括心肌梗死、心肌炎、心肌病、风湿性瓣膜病变、先天性心脏病,以及其他各种心脏疾患。常见的诱因有感染,尤其是上呼吸道感染。此外,还见于心脏负荷增加以及心律失常等。充血性心力衰竭完整、确切的定义至今尚无精确的描述,但其最基本的病理改变是心室肌收缩功能减退,主要特征则是心脏不能泵出足够量的血液以满足周围组织代谢需要。对于心力衰竭的治疗需要全面和有计划地进行。其中主要概括为四个方面:①对能够加重心力衰竭的非心血管因素,如贫血、败血症、肺栓塞和甲状腺功能亢进等应及早发现和纠正;②寻找并纠正导致心力衰竭的原因;③对下述可引起或加重心功能不全的因素加以治疗,如心动过速、心律失常、高血压、心室间隔缺损、动静脉瘘、瓣膜病变(主动脉瓣和二尖瓣返流);④需要了解,也是本文所要强调的部分,即心力衰竭发展过程中所产生的代偿机制,以及这些代偿机制反过来又如何进一步加重心力衰竭的重要意义。一旦代偿机制发展成“自我危害”(self-defeating)则阻断代偿过程即可达到改善心血管功能的目的。
如前所述,心力衰竭的中心问题是左心室功能不全,其主要表现是心室每搏输出量降低。心力衰竭时的代偿机制是设法维持周围灌注压和心室每搏输出量。心力衰竭发生后,在循环代偿机制方面,交感神经系统起着关键性作用。虽然心力衰竭时心肌内儿茶酚胺贮存减少,而循环血液中儿茶酚胺则显著增高,此种改变可对左心室收缩提供变力性支持作用。随着儿茶酚胺浓度的增加,可使心率增加,因此每分钟总的血流量增加。心力衰竭时所出现的心动过速部分与中枢反射性副交感活动降低有关外,交感神经张力增加是主要的外周因素。当出现心输出量降低时,外周动脉发生收缩,可协助维持中央主动脉内压力;静脉收缩,则对增加静脉回流有辅助作用。心室每搏输出量降低,肾脏血流量亦随之降低,从而影响肾功能,结果刺激肾素分泌,进一步使血管紧张素Ⅱ增加,而血管紧张素Ⅱ具有强效的血管收缩作用。肾素产生增加的同时还伴随醛固酮分泌增加,可引起盐和水潴留,这些因素连同交感神经对肾血管的收缩作用均可促使血容量得到扩充,而造成左心室充盈压和容量增加,通过Frank-Starling机制使心室每搏输出量重新恢复到正常。心力衰竭,由于左心室功能不全,通过心肌纤维延长,心室扩张,达到提供有效循环的目的,其原理如前述是因心室舒张末期容量或前负荷增加引起心肌收缩张力和心室每搏输出量的增加。但是心室扩张或前负荷的增加最终会造成不利的结局。这是因为从能学的角度而论,影响心肌需氧量的三个因素为心率、心室壁张力和心脏收缩力。上述血液动力学的改变,不仅会导致肺充血,同时可因心肌壁张力增加和心室总需氧量增加而进一步损害心脏功能。如因冠心病导致的泵衰竭,由于交感神经张力增高,周围血管收缩,引起血管阻抗和心脏后负荷增加,促使氧耗量增加,导致心肌进一步缺氧和加重泵功能衰竭。此外,在心力衰竭时,主要矛盾是心排血量的下降,已知影响心排血量的四个决定因素是:①心率、②心肌收缩力、③心室舒张期容量(即前负荷)、④心室射血张力(即后负荷),此因素决定于心室收缩压及心室半径的乘积,影响心室收缩压的因素包含主动脉中血流的阻抗,此又取决于大动脉的顺应性、血管阻力及血液粘度和内容。在调节阻抗的诸因素中,最重要且最易受血管扩张剂影响的是体循环中小动脉的张力或阻力。