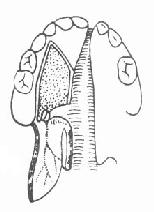
唇裂和腭裂是口腔颌面部常见的先天性畸形,发生率约为1:1000。正常的胎儿,在第五周以后开始由一些胚胎突起逐渐互相融合形成面部,如未能正常发育,便可发生畸形。其中包括唇裂和腭裂。引起的原因尚未完全明了,可能与营养、遗传、感染、内分泌等因素有关。
唇裂和腭裂的主要表现为上唇或腭部裂开。根据裂隙的部位和裂开的程度可分为三度。一度唇裂仅为红唇裂开,二度为裂隙超过红唇但未达鼻底,三度为裂隙由红唇至鼻底全部裂开,前二者又称为不完全唇裂,最后者又称为完全唇裂。腭裂也可分为三度:一度为软腭裂;二度为软硬腭裂;三度为完全腭裂(包括牙槽突都裂开)。唇裂和腭裂可以单独发生或同时发生;两者又均可分为单侧性和双侧性。唇、腭裂患儿因唇、腭部有裂隙畸形致影响吮乳、进食或发音等功能。
一、唇裂
手术时机
一般认为单侧唇裂在六个月左右手术为宜,双侧唇裂则略推迟。患儿适应于手术的基本条件是:一般健康情况良好,无明显贫血,无上呼吸道感染,局部及周围组织无感染。
手术的基本要求
唇裂修复手术的基本要求是尽量恢复唇、鼻部的正常外形和功能。正常的唇、鼻部有如下特点:两侧鼻孔等圆等大,鼻尖及鼻小柱居中,鼻翼不塌陷,上唇两则高度相等、对称,红唇丰满、唇珠微突、唇红缘呈弓背形(图3-26)。上述解剖特点可作唇裂修复手术设计的依据。

1.3 点示唇红缘的唇峰点
2 点示人中
1-4,3-5 示人中两侧的人中嵴
图3-26 正常唇鼻部外形
唇裂修复的手术方法
唇裂修复手术的基本步骤为定点设计、切开和缝合。定点设计方法很多。现仅介绍下三角瓣法。其步骤如下。
1.定点设计
先找出唇红缘的点
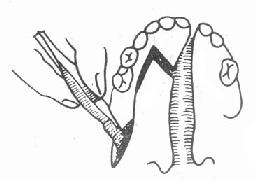
在健侧唇红缘找出唇峰点D和人中最低点C,然后按CB=CD,定出B点。在患侧唇红缘最厚处定B′点(图3-37①)。手术时最后将B、B′两点对缝,即形成患侧之唇峰点(图3-39)。
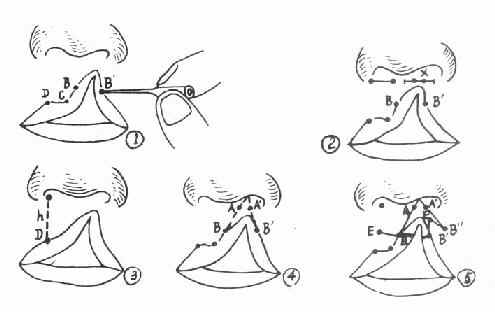
图3-37 唇裂修复术定点设计
测量两个基本数据
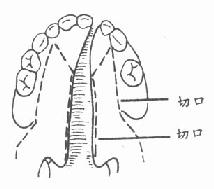
自鼻翼根部至鼻小柱根部,分别测量正常鼻孔底部与患侧鼻孔底部的宽度,得到两者相差的数目为X。自健侧鼻底中点至D点测出h,为正常唇高,亦即修复手术后应恢复的上唇高度(图3-27②③)。
定出其他各点,划线
在患侧鼻底裂隙两侧分别定点A、A′。使AA′等于两鼻孔底部宽度的相差数X,使AA′两点相缝合后,两侧鼻孔等大。连接AB。以正常唇高h减去AB而得y,此为患侧需增加的唇高。于B点,作BE大约=y并与下唇唇红缘近于平行。以A′作圆心AB作半径,B′作圆心y(需增加的唇高)作半径,分别作弧而交于B″(最好B′B″近于与唇红缘垂直)。又以B′B″两点分别作圆心,以BE作半径,作弧交于E′。连接A′B″、B″E′及E′B′各线(注意不要划出B′B″线,此处不作切口)。校正各点后,以皮下针头蘸美蓝刺入皮内,划出线,以碘酒固定(图3-37④⑤)。
2.切开、缝合
手术时要求细致、轻巧、减少创伤、切开准确、缝合整齐。
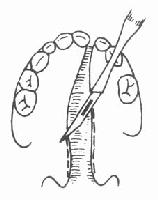
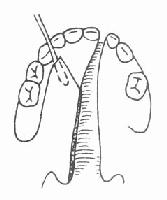
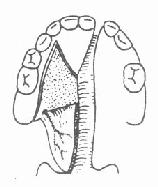
切开时先用手指捏紧切口外侧的上唇,以减少出血。依次按设计线切开AB、BE、A′B″、B″E′及E′B″。切开后,健侧上唇即可下降,在BE处敞开形成三角形裂隙。将在患侧形成之B″E′B′三角形组织瓣插入此裂隙之中(图3-38)。AB线的创缘则与A′B″相对。依次分层缝合(图3-39)。修整红唇,根据情况采用嵌入或Z形对偶三角瓣法,以增加唇红的丰满度。鼻崎形者,一般主张推迟到13岁以后进行根治性鼻畸形矫治术。
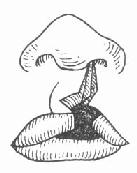 | 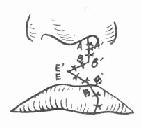 |
| 图3-38 唇裂修复术的切口 | 图3-39 唇裂修复术缝合后 |
完全唇裂之裂隙较宽,张力较大,需在前庭沟处切开,作潜行分离,以利组织就位缝合。
手术后处理
1.上唇部以钢丝唇弓胶布减张固定2周,以预防伤口裂开及减轻瘢痕愈合。
2.小儿基础麻醉清醒后,双肘关节用夹板绷带固定,以免搔抓伤口及减张唇弓。
3.唇部伤口以3%双氧水及4%硼酸酒精轻轻擦拭,防止血痂覆盖而影响伤口愈合。
4.伤口5天拆线。
二、腭裂
手术时机
腭裂修补手术的年龄,尚无统一意见。一般认为以2~6岁为宜,但应根据患儿的发育健康状况,手术的难易,手术方法等具体确定。过小的幼儿不易耐受手术创伤及麻醉;过晚手术不但影响颌骨发育,而且给语言训练带来很大困难。术前应注意全身情况的检查,如有贫血、上呼吸道感染、中耳炎、扁桃腺炎等应先治疗,尤其有心脏畸形时,应作专科检查和处理。
手术的基本要求
腭裂修补手术的目的在于恢复患者的正常解剖与生理功能,因此,手术应达到的几个基本要求即为关闭腭部裂隙、延长软腭、缩小咽腔,修补后的软腭应能灵活运动,通过训练使语言功能明显改善乃至完全达到正常。
腭裂修补的手术方法
腭裂修补的方法很多,现仅介绍腭裂根治手术。其方法和步骤如下:
切口设计:自尖牙至裂隙作斜切口,外缘切口距龈缘1-2mm,裂隙边缘由前至后纵行剖开(图3-40)。
1.剖开两侧裂隙边缘,用尖刀片从硬腭裂隙边缘刺入,由前向后剖开至悬雍垂顶端,刀尖刺入深度应达到肌层(图3-41)。
 |  |
| 图3-40 设计切口 | 图3-41 剖开两侧裂隙边缘 |
2.作松驰切口剥离粘骨膜瓣:用小圆刀沿两侧齿槽嵴在距龈缘2mm处,从上颌结节至尖牙处切开粘骨膜,再从尖牙向中线作斜切口,用分离器将粘骨膜一起剥起(图3-42,43),创面可用肾上腺素纱布止血。剥离至磨牙后区时,可见一凹陷,即腭大孔,应注意勿伤及腭大神经管束。
 |  |
| 图3-42 剥离粘膜骨膜瓣 | 图3-43 掀起粘骨膜瓣 |
3.剥离鼻侧粘膜,显露腭腱膜:用弯分离器从切口边缘插入鼻侧粘膜与硬腭之间充分剥离(图3-44),便于拉拢粘膜缝合。然后剥离硬腭后缘,显露腭腱膜。
4.剪断腭腱膜:较腭肌肉在腭骨水平板后缘之附丽即腭腱膜。充分剥离,显露腭骨水平板之后缘,用长弯剪沿后缘将腭腱膜全部剪断,使腭粘膜瓣游离,便于向后内拉拢,注意勿损伤腭大神经及血管(图3-45)。
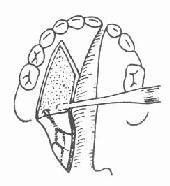 | 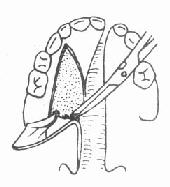 |
| 图3-44 剥离腭腱膜 | 图3-45 剪断腭腱膜 |
5.游离腭大神经血管束:此神经血管束从翼腭管下降由腭大孔穿出。用小骨凿在腭大孔后缘凿去足够的骨质(3-46,47),将其中的血管神经束向后游离出,便于腭粘骨膜瓣向后向内移位(图3-48)。操作中勿损伤血管及神经。
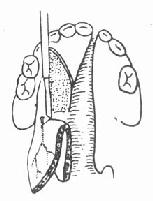 | 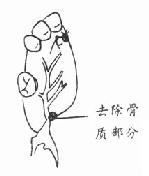 |
| 图3-46 凿除腭大孔后缘骨质 | 图3-47 腭大孔后缘骨质已去除 |
|
| |
| 图3-48 腭粘骨膜瓣向后内移位 | |
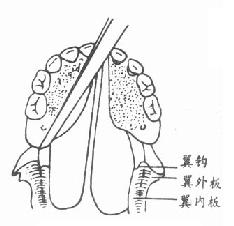
6.板间劈刀:沿两侧腭部松弛切口向后切开,绕过上颌结节切至舌腭弓外侧,切口只切至粘膜下,用分离器剥离翼内外板间肌肉。将一中等大小骨凿放在翼钩外侧,骨凿方向从对侧磨牙区进入,先轻击使凿嵌入(图3-49,50),然后将骨凿转向垂直方向置于翼内板与翼外板之间并凿开,使翼内板部分折裂(图3-51),再用宽骨膜剥离器向内撬,使翼内板及其附丽肌肉向内推移,缩小咽腔,并使腭粘膜瓣充分松弛。翼内板向内推移后,翼内外板之间空隙可用碘仿纱团填撑(图3-52)。板间劈开后咽腔则明显缩小(图3-53,54)。
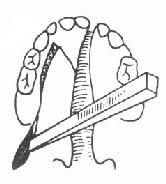 |  |
| 图3-49 板间放置骨凿 | 图3-50 板间劈开 |
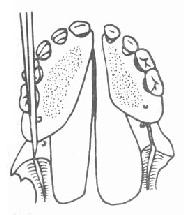 |  |
| 图3-51 双侧板间已劈开 | 图3-52 板间置碘仿团 |
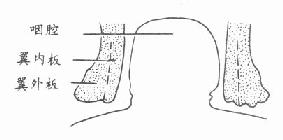 | 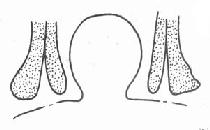 |
| 图3-53 板间劈开前 | 图3-54 板间劈开后 |
7.缝合:鼻侧粘膜用丝线作间断缝合,一般先从硬软腭交界处缝向悬雍垂,缝合鼻侧粘膜均在鼻侧打结(图3-55)。肌层缝合要牢靠,不留死腔(图3-56)。口腔侧粘膜作褥式缝合数针。缝后使创缘稍外翻,以增加接触面。褥式缝合的缝线间再作间断缝合以加固。
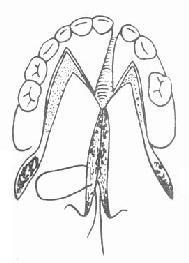 | 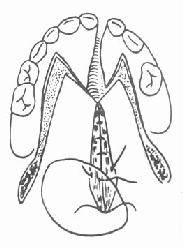 |
| 图3-55 缝合鼻侧粘膜 | 图3-56 缝合肌层 |
8.腭前部裂隙的修补:采用两侧粘骨膜作一瓦合组织瓣进行修补。
(1)在健侧作一三角瓣1,蒂在切牙孔处。
(2)在患侧作一半圆形瓣2,蒂与鼻侧粘膜相连(图3-57)。
(3)将瓣2翻转,使创面对口腔,粘膜面对鼻腔,创缘与对侧创缘相对缝合(图3-58)。
(4)将瓣1转移覆盖于瓣2大部创面上,并与对侧后方粘骨膜瓣之前缘相对缝合(图3-59)。
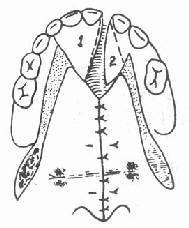 | 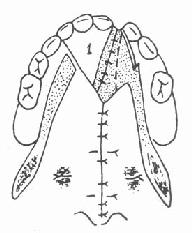 | 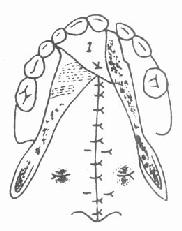 |
| 图3-57 设计前部裂隙切口 | 图3-58 缝合鼻腔层粘膜 | 图3-59 1瓣转移修补 |
9.伤口处理:充分止血后,用碘仿纱条填于所有骨创面上,但切勿填入粘膜骨膜瓣下,以免使瓣与骨面不贴合造成不愈合,腭部均匀垫以数层碘仿纱布,戴腭护板。
术后处理
1.全麻者按麻术后常规护理。
2.为防止感染,术后应常规用抗生素7-10天,并以0.25%氯霉素液滴鼻。给予止血药2-3天。
3.根据进食情况,调整补充体内液体。术后8-10天需给流食,一般3周后可改为普食。
4.清洗保持口腔清洁,8-10天换药拆除腭部松弛切口之碘仿纱条,10-14天拆除腭部缝线,两周后抽去板间填撑之碘仿团,去除腭护板。
5.术后3~4周即可开始练习腭咽闭合功能,如用捏鼻鼓气、吹肥皂泡等方法;继而可按顺序练习母音、子音的发音,拼读单字及读书谈话等。