长期以来临床将血清酶变化的机制理解得很简单:即病变细胞将其细胞中高浓度的酶释放到血液中,二者间酶浓度梯度越大,则血清中酶升高程度越大。这种理解远不能解释各种各样的临床现象,例如肝中AST绝对量约是ALT的4倍,但在急性肝炎时ALT增高程度远大于AST,而在慢性肝病特别是肝硬化时血中AST又比ALT高,单从上述浓度梯度理论显然很难说清。必须全面了解各种影响血清酶变化的因素。首先要了解血清酶的分类,因为不同类型酶变化模式将是不一样的。
一、血清酶的分类
虽然绝大多数血清酶含量极低,在血液中没有任何功能,但也确有一小部分酶在细胞内合成后分泌到血液中,并行使一定功能。其典型例子就是一些与凝血过程有关的酶,如凝血酶原、Ⅹ因子、Ⅻ因子等,还有与纤溶有关的酶如纤溶酶原、纤溶酶原活化因子等。它们一般以失活或酶原状态分泌入血,在一定情况下被活化,引起一系列病理或生理变化。它们在血中浓度往往很高,甚至超过大多数器官细胞内浓度,因此在血中的变化常不是升高而是下降。它们大都在肝脏合成,并以恒定速度释放入血,肝实质病变时,血中浓度明显下降,常作为肝功能试验的一部分。这类对临床有价值的酶还有胆碱酯酶(CHE)、铜氧化酶、脂蛋白脂酶等,在血中含量都以mg%计,人们将此类酶命名为血浆特异酶。
表7-1 临床常用的酶
| *EC编号 | 推荐名 | 简写 |
| 1.1.1.27 | 乳酸脱氢酶 | LD、LDH |
| 1.1.1.37 | 苹果酸脱氢酶 | MD、MDH |
| 1.1.1.41 | 异柠檬酸脱氢酶 | ICD、ICDH |
| 1.4.1.3 | 谷氨酸脱氢酶 | GDH、GLDH |
| 2.3.2.2 | γ-谷氨酰基转移酶 | GGT、γ-GT(GGTP) |
| 2.6.1.1 | 天门冬酸氨基转移酶 | AST、GOT |
| 2.7.3.2 | 肌酸激酶 | CK(CPK) |
| 3.1.1.3 | 脂肪酶 | LPS |
| 3.1.1.8 | 胆碱酯酶 | CHE |
| 3.1.3.1 | 碱性磷酸酶 | ALP(AKP) |
| 3.1.3.2 | 酸性磷酸酶 | ACP |
| 3.2.1.1 | α-淀粉酶 | AMY(AMS) |
| 3.4.11.2 | 氨基酸芳香酰胺酶 | LAP |
| 4.1.2.13 | 果糖二磷酸醛缩酶 | ALD |
| 2.1.3.3 | 鸟氨酸氨甲酰基转移酶 | OCT |
| 3.1.3.5 | 5′-核苷酸酶 | 5′-NA(5′-NT) |
*EC:国际酶学委员会
其它酶可归为非血浆特异酶,它们在血中浓度很低,常以微克计算,并且无何功能。可进一步分为分泌酶和代谢酶,一些外分泌器官分泌的酶可有小部分入血,如α-淀粉酶(AMY)、脂肪酶(LPS)、胃蛋白酶原等等,它们在血中一般也以失活状态存在,疾病时可以升高,但是如分泌细胞破坏,血中浓度也可下降,往往将ALP、酸性磷酸酶(ACP)也归到此类,认为ALP由骨细胞分泌,ACP由前列腺分泌。
其余绝大多数酶都参与细胞内代谢,随正常细胞的新陈代谢,极少数进入血液,细胞内外浓度差异悬殊,病理情况下极易升高,一般很少考虑其浓度下降的临床意义。
有些书还讲一步将代谢酶分为一般酶和组织专一酶,看来无此必要,从临床观点看,单测总酶变化就要得出病变存在组织或器官的结论,显然是很困难的。
二、血清酶变化的病理生理机制
前面已提到不同类型的酶,其变化机制会有所不同,如把所有可能影响因素都考虑进去,可以得到一个总的酶由细胞内进入血液以及在血中变化的总的模式图(图7-1):
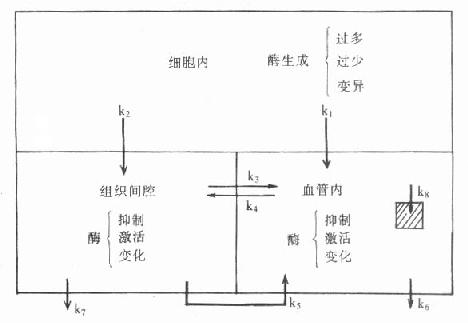
图7-1 血清酶变化机制
式中k1,k2分别代表细胞内酶进入细胞间隙或(和)直接进入血液的速率,如某些种类细胞直接与血液接触,不需经过组织间隙就直接进入血液,则血中酶变化不仅出现早而且明显。K3和k4分别代表酶从两个不同方向通过毛细血管壁的速率,某些组织或器官中毛细血管壁很致密,这些值较低,则可能有相当一部分酶经由淋巴管才进入血液,此速率常数为k5。而k6、k7则代表了酶在细胞间隙和血液的清除速率。K8代表酶被血中细胞或网状内皮系统细胞摄入的速率常数。少数酶属于血浆特异酶和分泌酶,如细胞出现增生性病变,则酶可以产生增多,并进入血液,反之也可能产生减少,从而引起血中酶浓度下降。
不同组织或器管中酶进入血中途径不一,清除方法也有差异,这就构成不同疾病酶变化的多样性,也只有在总的规律基础上,掌握各种器官疾病的特殊性,才能解释和掌握酶变化规律,正确用于临床。从临床角度,可以将上述各种因素归纳为以下四个方面加以叙述。
(一)细胞酶的释放
细胞靠细胞膜来维持其完整性,细胞膜代谢十分活跃,依靠膜上一系列ATP依赖的离子泵来维持细胞内外Na+、K+和Ca2+浓度的差异,这过程需要耗费大量能源,当缺氧或能量代谢障碍、ATP供应减少、离子泵功能障碍时,无法维持正常离子的梯度差,改变了细胞的内渗透压,从而引起细胞肿胀,特别是Ca2+进入细胞内,引起细胞膜的泡状突出,膜孔隙增大,酶开始从细胞内向外溢出,其速度和数量受多种因素影响。主要的有:
⒈细胞内外酶浓度的差异 对于非血浆特异酶,细胞内外浓度差可在千倍以上,因此只要有少量细胞坏死或者细胞有轻度病变,血中酶浓度就可能明显升高。有人计算过只要有1/1000肝细胞坏死,所释放的酶可使血中酶增加一倍。鸟氨酸氨甲酰基转移酶(OCT)在细胞内外浓度差异可达到105:1,此酶在肝脏病变时变化极为明显,可惜的是,由于测定方法不方便,临床应用不多。但对于血浆特异酶而言,由于细胞内外浓度差异小,细胞病变很少引起血中酶浓度明显升高。
⒉酶在细胞内定位与存在形式 从上述酶释放的机制不难理解最容易释放入血的是胞质中游离的酶,如ALT,LD等。而在细胞亚显微结构中的酶则较难溢出,除非细胞病变进一步加重,不局限于细胞膜。特别是线粒体酶,由于有两层致密的线粒体膜,往往当细胞出现坏死病变时,才开始释放入血。在一个典型的AMI病程中,线粒体AST是最后一个出现升高的酶,而且到达峰值时间也最迟。临床通过线体酶的测定,有助于判断疾病的不良预后。又如肝细胞中AST大部分存在于线粒体,虽然其绝对量超过ALT,但在急性肝炎时,由于细胞病变较轻,胞质中含有大量ALT,故血中ALT往往超过AST。而在肝硬化时,主要病变为肝细胞坏死,线粒体中AST大量溢出,血中往往AST大于ALT。
细胞膜上也含有多种酶,如γ-谷氨酰基转移酶(GGT)大量存在于肝中毛细胆管上皮膜上,当胆道梗阻、胆汁潴留在肝中时,胆汁酸盐有表面活性剂作用,可将GGT从细胞膜上洗脱下来,而此时不一定伴有细胞膜病变。正因为血中不同酶变化机制有差异,这样GGT和ALT在各种肝胆疾病时的变化常不一致。
⒊酶蛋白分子量的大小 不少实验都证实酶的释放速度大致与酶的分子量成反比。由于临床上测定的十余种酶之间分子量差异不太大,此因素对血中酶浓度高低影响恐不如上述因素,但对酶在血中出现升高时间先后有相当大影响。例如在AMI时,血中最先升高的CK分子量为85000,而分子量为125000的LD出现升高明显推迟。
(二)酶在细胞外间隙的分布和运送
细胞中的酶经过三种途径进入血液:一种如血细胞和血管内皮细胞中的酶,不经过稀释就直接进入血液。第二种途径,细胞酶既和组织间隙也和血液直接相接触。如肝脾,它们释放的酶很快直接入血,另有小部分进入组织间隙。第三种途径,大多数组织或器官中,由于存在着结构致密的毛细血管,所释放的酶大部分进入组织液。除一小部分通过毛细血管壁进入血液外,主要经由淋巴系统进入血液。由于血液只占细胞外液的20%,淋巴液和血液一天交换量可达50%-100%,其结果通过此途径进入血液的酶量不仅增高程度较低,在血中出现增高时间也较迟。临床医师不能忽视淋巴系统对血清酶浓度的影响。在一组动物实验中,单纯肌肉损伤加以固定,血中酶浓度变化不大;如加上被动运动,则AST明显升高;如移去实验动物胸导管,即使有被动运动,AST也不升高。
有作者认为在坏死病变时血中线粒体酶很少达到像胞质酶这样高的程度,也是因为坏死病灶无淋巴液或很少淋巴液流动,这样大量线粒体酶堆积在坏死区,只有少部分坏死边缘区酶通过淋巴进入血液。剧烈运动后血中酶升高与其说是由于细胞损伤引起,还不如说与酶在不同体液中重新分布有关。首先运动引起血压升高,血浆容量减少,血液浓缩;更重要的是运动加速了淋巴液回流入血,大量组织液中酶进入血液。因此即使细胞中酶无明显释放入血,血液酶浓度也可增高。
不同入血途径还可引起别一种差异,通过第三途径入血的往往是一些分子量小的单纯酶蛋白,通过前两种途径入血的不仅有单纯酶蛋白、大分子量的酶多聚体和抗体的复合物,乃至一些和细胞碎片结合的酶都易进入血液,临床上所观察的巨酶血症常与肝病有关,可能原因在此。
(三)血中酶的清除
为了很好解释临床上复杂情况,还必须了解不同酶从血中清除率的差异以及清除机制。弄清酶的清除率有助于理解,为什么同一疾病不同酶升高持续时间有差异。一般以血中酶的半寿期来代表酶从血中清除快慢,表7-2是一些常用酶的半寿期数据。
表7-2 血浆中酶的半寿期
| 酶 | 半寿期 |
| AST | 17±5h |
| ALT | 47±10h |
| GLD | 18±1h |
| LD1 | 113±60h |
| LD5 | 10±2h |
| CK | 约15h |
| CK-MM | 17±4h |
| Ck-MB | 12±4h |
| CK-BB | 约5h |
| ALP | 3-7天 |
| GGT | 3-4天 |
| CHE | 约10天 |
| AMY | 3-6h |
| LPS | 3-6h |
从表7-2中不难理解为什么在急性肝炎恢复期时AST先于ALT恢复正常,也很好解释在AMI时CK-MB持续时间最短,因其半寿期只有6小时,而LD1因其半寿期长达100余小时,持续时间最长。
有关酶从血中清除的机制,可说是目前最不清楚的问题,酶虽然也是蛋白质,但它们的半寿期明显比一般血清蛋白质为短,说明酶蛋白除遵守一般蛋白质代谢规律外,还有其特殊的清除机制。目前发现对于一小部分分子量小于60000的酶,如AMY可以从肾小球滤过一部分,从尿中排出,肾脏严重疾病时AMY升高也证实此一推论。但对于大多数酶而言,这种清除机制显然是不存在的。
过去曾强调,通过胆汁可能排泄一部分酶,并认为这是梗阻性黄疸时,血中ALP、亮氨酸氨基肽酶(LAP)的升高机制。而目前更多倾向认为此时升高机制是肝细胞受刺激合成更多的酶,因为如给以抑制蛋白合成的药物,虽有黄疸,这些酶也不升高。
目前有人强调单核吞噬细胞系统在清除酶中的作用,它们可将酶迅速吞噬入细胞中,并进一步分解破坏。有学者用Riley病毒选择性地感染小鼠单核吞噬细胞系统,引起血中LD、AST、AMY和CK等酶升高,用其它化合物封闭单核吞噬细胞系统也得类似结果。使用乙芪酚刺激单核吞噬细胞系统可加速这些酶的清除,但是也不能过高评价这种结果,就在同一试验中,一些酶如LD1和ALT就不受影响。此外,从临床角度来看,目前,尚无任何证据显示任何人的病毒感染疾病引起酶清除机制的障碍。
(四)酶合成异常
对于血浆特异酶,细胞内酶合成下降是引起血中酶变化的重要因素,这些酶大多在肝脏合成,因此当肝功能障碍时,胆碱酯酶常与白蛋白同时下降。酶合成减少和变异还见于不少遗传疾病,由于酶基因变异,可引起特定的酶合成减少乃至消失,如肝-豆状核综合征患者,血中铜氧化酶活性可明显下降乃至于零。在增生性疾病如骨骼疾病时,可因为骨细胞增生,合成分泌更多的ALP,引起血中此酶升高。恶性肿瘤患者血中酶升高有一部分可能与肿瘤细胞中酶合成增加有关,如前列腺癌细胞可产生大量酸性磷酸酶。
酶的诱导作用也可引起血中一些酶浓度增高,最明显例子是服用苯巴比妥后常可引起肝中GGT合成增加,血中浓度升高并不意味着肝细胞有什么病理变化,停药后GGT就会下降至正常。乙醇、巴比妥类、杜冷丁类以及双苯内酰脲类药物都有此种诱导作用,诱导的酶除GGT外还可以是ALP。
(五)其它
实验室所测到的酶活性浓度值主要和酶量多少相关,但还受到其它物质特别是抑制剂和活化剂的影响。在病理情况下,应考虑有无抑制作用,因为某些药物和毒物有抑制酶的作用。当使用某些药物治疗肝炎后,还应考虑此药物有无可能抑制ALT活性,此时血中ALT量不一定下降,只是活性受到抑制,使所测活性下降而已。有机磷中毒时所测的血清胆碱脂酶和红细胞中真性胆碱酯酶活性浓度可以很低,此时并不是酶含量降低,只是和有机磷结合,而有机磷是这些酶的不可逆抑制剂,使酶活性无法发挥。
三、血清酶的生理变异
临床医师常通过两个途径来判断血清酶的测定结果是否异常,有无临床价值。一是将所测值与同一被测对象在正常条件下所测值进行比较,二是将所测值与实验室提供的参考值进行比较。但不论用什么方法都需知道,不仅是病理因素,还有不少生理因素也能引起所测值变化,这些变异并无临床或病理意义。
(一)性别
大多数酶在男女之间无大差异,但少数酶如CK、GGT在男女之间有明显差异,因此不能以一个参考值作为判断标准。建议以130U/L为男性正常参考上限,100U/L为女性参考值上限。这是因为CK在肌肉收缩中起重要作用,大量存在于肌肉组织中,从总体说男性肌肉比女性发达,所以血清CK在男女之间差异较大,在衡量个体CK变化时,恐怕肌肉发达程度是一个很重要的因素。GGT是另一个男女差别明显的酶,常以GGT30U/L(30℃)为女性上界值,50U/L(30℃)为男性上界值,这可能与雌激素抑制GGT合成有关。嗜酒者可诱导GGT合成,而嗜酒者男性多于女性。
(二)年龄
不少酶在儿童时期与成人有所不同,例如新生儿的CK、LD、苹果酸脱氢酶(MD)、ACP和谷氨酸脱氢酶(GLD)等常为成人2-3倍,尤其前两项CK、LD是临床常用的酶。CK出生24小时内可为成年人的3倍,到婴儿时降为两倍,到青春期降到成年人值。LD在出生时也为成人两倍,逐渐下降到14岁和成年人值一致。同时LD1值儿童期也比成年人高,正常儿童也可出现LD1>LD2,如不注意此点,简单以正常成年人参考值为诊断标准,易导致儿童心肌炎的误诊。
年龄引起酶变化最明显的酶是ALP,新生儿值略高于成年人。至周岁增至成年人的2-3倍。然后逐渐下降,到10岁左右,发育长高期ALP又明显升高,可达到成人的3-5倍。这可能与该时期软骨细胞、成骨细胞代谢活跃密切相关,切勿认为有肝脏病变,必要时应测ALP同工酶以资鉴别。
也有少数酶如AMY,新生儿比成年人低。当进入老年期,有些酶也可出现变化,如ALP、GGT等都有轻度升高。
(三)进食
大多数血清酶不受饮食影响,故测酶活性不一定空腹采血。但应注意酗酒者常引起GGT明显升高,日本学者认为可根据血中GGT升高判断酗酒程度,如未累及肝脏,戒酒后一周GGT可降至正常。此外如禁食数天可导致血清AMY下降。
(四)运动
剧烈运动可引起血清中多种酶升高,升高程度和运动量及持续时间有关,也与运动者是否经常锻炼相关。训练有素的运动员,其血清酶升高幅度小。升高的酶多为肌肉中含量丰富的CK、LD、AST、醛缩酶(ALD)和ALT等,这些酶变化机制和意义是运动医学的一个重要研究项目,从临床角度,抽血化验前不宜过度运动,以免引起解释困难。
(五)妊娠与分娩
妊娠期出现一系列生理变化,也可引起一些酶升高,如不注意有可能引起误诊。例如由于胎盘产生耐热的ALP可引起血中ALP值超过正常,LAP也会明显升高,但都无临床诊断价值。铜氧化酶在妊娠期升高,若胎儿死亡,此酶很快降至正常,有学者在妊娠期监测此酶以观察胎儿情况。分娩时,由于子宫收缩,肌肉剧烈活动,可导致CK、CK-BB、AST、LD等升高,这些变化与心肌损伤无关。
四、测定方法、标本处理等对测定结果的影响
除了生理条件可引起酶测定值的变化外,还有其它一些非病理因素也会引起实验室测定结果的变化。
(一)酶测定方法
酶测定方法大致经过三个历史发展阶段,50年代以前大都使用“固定时间法”,即让酶与底物作用一段固定时间,一般为半小时左右,然后停止酶反应,用光电比色测产物生成量或底物消耗量,从而计算出酶催化反应的平均速度。再据此按各作者自己定义的“单位”向临床报告测定结果。这些所报的单位往往在前面冠以作者的姓名命名,例如ALP根据不同测定方法就有金氏单位、鲍氏单位、国际单位等等。同一标本不同单位结果从表面数值看可以差异很大。如ALP上列三种单位参考值分别为3-13金氏单位,0-3鲍氏单位,20-80国际单位。
50年代中期,国际临床实验室开始采用“连续监测法”,就是习惯上所称的“动态法”。需要使用生化分析仪,可以测酶反应的初速度,其结果远比“固定时间法”所测平均速度准确,在高浓度标本时尤为明显。这样同一疾病患者用两种方法所测酶的结果并不一定平行一致。在疾病急性期,用新法测定结果增加倍数常明显超过老法。例如在肝炎用赖氏法测ALT很少超过参考值上限的十倍。改用新法,在肝炎急性期可得到超过参考值上限数十倍乃至百倍以上的结果,由于后者结果和临床病理变化相一致,结果准确。目前在发达国家中,新法已几乎取代了老法,我国也已开始广泛应用新法。本书各论在讨论各种疾病酶变化时,将主要根据新法加以叙述。用新法也就是“连续监测法”所得结果,目前已基本统一使用1964年国际生化协会所规定的国际单位(IU):即以每分钟能催化1微摩尔底物的酶量为1个国际单位。如表示血清中酶浓度多以U/L表示之,即IL标本(血清)中含的酶量,我国医学界对此表示方法已经熟悉习惯。我国现在规定SI制为计量的法定单位,SI制的酶单位为Katal,即每秒能催化1总分子底物的酶量为1个Katal,此单位不仅我国医学家不熟悉,国际上应用不多,如有可能可同时用两种单位报告结果,或者注明转换系数,即1U=16.67μKatal。
但即使同使用连续监测法,同用IU/L报告结果,不同实验室测定结果仍可出现较大差异。这是因为上述二法是通过测酶催化速度来间接表示酶量高低,而酶催化的速度还受很多其它因素影响。首先是温度,在国际单位定义中并未规定测定温度,而反应速度随温度升高而加速,一般说每增加10℃,反应速度将增加一倍。因此同一标本、同一方法,在37℃所得结果将显著高于30℃。虽然国际临床化学协会(IFCC)推荐30℃为酶测定温度,但临床实验室由于实验工作方便等因素,愈来愈多使用37℃。因此本书各酶测定参考值将以37℃所测结果为准,某些数据如在30℃测定将在结果后面用(30℃)表示。
除温度外,测定时条件的不同也可能引起结果明显差异。最突出例子是ALP测定,用二乙醇胺为缓冲液测出ALP结果比用氨基甲基丙烷为缓冲液的高2-3倍。又如在ALT测定时,如在底物中加入磷酸吡哆醛比不加者结果可增高20%-100%。正因为如此,为防止临床医生产生错觉,认为IU/L结果在国际上应一致。目前实验室常以U/L,而不以IU/L向临床报告。
总之,临床医师在分析酶测定结果(U/L)时应以给报告实验室的参考值为准,盲目套用文献结果或与其它实验室结果相比较,有可能得到不恰当的结论。
前面已提到从70年代以来,随免疫技术发展,出现利用酶的抗原性,通过抗原抗体反应直接测定酶的质量。测定结果不是以U/L报告而是直接用ng/ml,μg/L等报告酶蛋白含量高低。如临床医师看到这样的报告,就可知道此时使用了最新的免疫学方法测酶,其临床意义有可能与前两种方法结果有差异。例如国外公认,同样测CK-MB,用免疫学方法所测结果诊断价值最高,此问题将在后专门叙述。
(二)标本的采集、处理与贮存
在实验室测定酶之前,标本还要经过采集、分离血清和贮存等一系列处理过程。而酶在血中是处于一个动态变化过程,血液离开体内后,还会有一定变化。因此在其中任何一个阶段处理不当,都有可能引起测定值变化。
采取血液标本时最容易引起实验室误差的是抽血不当,或者实验室急于分离血清,因此体外溶血。由于大部分酶在细胞内外浓度差异明显,少量血细胞的破坏就有可能引起血清中酶明显升高。最明显例子是LD,红细胞中LD约为血清的100倍,这样,只要有轻度溶血,如1/100红细胞破坏,就足以使血清中LD升高一倍,常使原为正常的血清LD值超过参考值上限。其它如CK,虽然红细胞中无CK,但含有丰富腺苷酸激酶(AK),进入血清能使某些用“连续监测法”测定CK的值假性升高,红细胞中酶的干扰,不仅表现在溶血影响上,采血后如不及时将血清和血凝块分离,血细胞中酶同样可以透过细胞膜进入血清,所以采血后1-2小时实验室必须及时离心,分离血清。
除非测定与凝血或纤溶有关的酶,一般都不采用血浆而采用血清作为测定标本。大多数抗凝剂都在一定程度上影响酶活性,例如EDTA为金属离子螯合剂,在去除Ca2+同时也去除其中Mg2+、Mn2+等离子,Mg2+是ALP、CK和5′-核苷酸酶(5′-NA)作用的激活剂,其它如草酸盐、枸橼酸盐乃至肝素都对一些酶有一定程度抑制。有必要时,可考虑使用肝素为抗凝剂,在常用抗凝剂中它对酶影响最小的。
酶蛋白不稳定,易失活,ACP是最明显的一个例子。此酶在中性或碱性环境中极不稳定,血液在37℃放置1小时,ACP活性可下降50%。大部分酶在低温中比较稳定,分离血清如不能及时测定,应放冰箱保存,表(7-3)是常用酶在不同温度情况下的稳定性。
从表7-3可看出-25℃将血清冻结并没有太大优点,相反有些酶如ALD、ALT在融冻时被破坏。有文献报道用液氧在-195℃贮存血清,常用酶如ALT、AST、ALP、CK、LD、GGT和AMY,在10个月活性变化不大。个别酶如LD在低温反而不如室温稳定,即所谓的“冷变性”。
表7-3 酶在不同温度储存的稳定性(活性变化小于10%)
| 酶 | 室温(25℃) | 冰箱(0-4℃) | 冰冻(-25℃) |
| ALD | 2天 | 2天 | 不稳定※ |
| ALT | 2天 | 5天 | 不稳定※ |
| AST | 3天 | 1周 | 1月 |
| ALP | 2-3天 | 2-3天 | 1月 |
| GGT | 2天 | 1周 | 1月 |
| CHE | 1周 | 1周 | 1周 |
| LAP | 1周 | 1周 | 1周 |
| CK | 1周 | 1周 | 1周 |
| LD | 1周 | 1-3天 | 1-3天 |
| ICD | 1天 | 2天 | 1天 |
| AMY | 1月 | 7月 | 2月 |
| LPS | 1周 | 3周 | 3周 |
| ACP | 4小时¥ | 3天§ | 3天§ |
| 亚铁氧化酶I | 1天 | 2周 | 2周 |
| (铜氧化酶) |
※酶不耐融化;
¥ 标本未酸化;
§标本加枸橼酸到pH5
五、免疫方法测酶质量的临床应用
用免疫学方法测酶质量和经典的测酶活性方法相比,不仅灵敏度高,并可能测定一些以前不易测定的酶。但更为有意义的是:有可能为临床上的应用提供新的资料和信息。从疾病论断的角度来看,至少提供下列三个新的可能性:
(一)酶活性和酶质量变化的不平行
这二者的变化在不少情况下是互相平行的,但在一些情况下可以出现不一致。早在1987年Robert就提出可以用免疫学方法直接测量CK的质量,并声称:“由于RIA法是如此的敏感,并可测定血循环中无活性的CK-MB,毫不奇怪此法可比其它方法更早查出心肌梗死,一般在疼痛3小时就可升高。”此后有些学者在急性心肌梗死时比较测CK-MB活性和RIA法CK-B亚单位的结果,发现二者之间存在着不平行关系。CK-MB活性升高持续较短,3天左右;而CK-B亚单位酶蛋白升高却在7天左右。近几年来发展了用免疫学方法测CK-MB酶质量(mass)方法与测酶活性(activity)方法的结果相比较,在检测心肌坏死上,测质量方法明显优于测活性方法。
国内有人报告了用单扩法测酶活性的方法,测定了在各种患者血中超氧歧化酶(SOD)含量,证实有些患者血中存在着无活性的SOD。
在一些疾病情况下,甚至出现二者变化完全相反的情况。例如在狗实验性胰腺炎,用免疫学方法测弹性蛋白酶浓度,出现迅速而急剧地上升,但同时酶活性却出现平行地下降。作者解释在释放酶蛋白入血同时,有大量酶抑制剂也释放入血,以致出现相互矛盾结果。前面提到的用两种方法测前列腺酸性磷酸酶(PACP)来诊断前列腺癌的阳性率不一致,有作者也认为可能是肿瘤组织合成一些无活性或活性较低的酸性磷酸酶。
如果说在这方面尚有争论,那么在遗传学方面的意义则是比较明确的,将此两大类方法结合起来可以研究酶缺陷遗传疾病的发生机制,用免疫学方法可以测出灭活的酶蛋白量。由于基因缺陷引起的酶缺陷如果仅仅影响酶蛋白合成下降,酶活性与酶蛋白量的比率即所谓的“免疫比活性”无变化;如果由于基因缺陷合成了变异的酶蛋白,则不仅总酶活性下降,免疫比活性也将变化;如果合成了一种活性正常但结构不稳定的酶,则幼稚细胞中酶活性及质量都无变化,而在衰老细胞中将出现酶缺陷。酶稳定性的变异常见于红细胞内酶缺陷症。这是由于红细胞寿命较长,成熟红细胞无细胞核不能制造新蛋白质,所以酶稳定性的缺陷容易在衰老红细胞中表现出来。
在最严重的情况,变异的基因甚至能合成无活性的酶蛋白,如胆碱酯酶遗传变异中,有一类型所谓“不活动等位基因”(“silent”allele)就是典型例子。又如在Lesch-Nyhau综合征中存在这免疫活性但无催化活性的次黄嘌呤转磷酸核糖基酶。
(二)以免疫方法取代测酶活性方法
免疫学方法和经典测酶活性方法相比最突出的优点是:免疫学方法能测定一些不表现酶活性的酶蛋白质,这在以前是不能想象的。首先是各种酶原,还有去辅基酶蛋白(apoenzyme)以及一些灭活的酶蛋白裂解产物等等。例如已有用RIA法测胰蛋白酶原。也有用免疫学方法测定线粒体和胞质谷草转氨酶,这其中包括无酶活性的去辅基谷草转氨酶。
免疫学方法另一特点是特异性高,且不受体液中其它物质,特别是抑制剂、激活剂的干扰。不少蛋白水解酶或者对基质特异性不高,或者易受血中一些蛋白质如α1-抗胰蛋白酶、α2-巨球蛋白的抑制作用。用测酶活性方法不易准确定量甚至无法测定。在近年来用免疫学方法陆续建立了RIA测胰蛋白酶、弹性蛋白酶的方法。
一般说来和测酶活性相比,免疫学方法灵敏度更高一些。一些既往由于方法学灵敏度差,不易测定的酶可以尝试改用免疫学方法,脂肪酶是其中例子之一。经典测酶活性方法由于灵敏度差,酶温育时间长达24小时,几经修改仍需4小时,现已有RIA法脂肪酶试剂盒。近年来随着优生学发展,羊水中各种成分包括酶的测定日益受到重视。例如在Tay-Sachs综合征时,胚胎组织细胞中氨基已糖苷同工酶A或(和)B合成障碍,免疫学方法由于灵敏度高,可以比测酶活性方法早几周在胎儿的羊水中查出此酶的缺陷。
(三)同工酶测定
免疫学方法用于测定同工酶比经典的理化方法简单方便,所以愈来愈多同工酶测定改用免疫学方法,国外已逐步取代电泳或层析法。除上文已提到的CK-MB、LD1、LD5测定外,还可用免疫学方法测半乳糖酰基转移酶同工酶A和B,碱性磷酸酶的Regan同工酶。同工酶有可能作为肿瘤的标记物(tumor marker),已证实γγ-烯醇化酶或神经元特异烯醇化酶(NSE)可作为APUD系统肿瘤的一个很好标记物。用RIA测血中NSE在肺小细胞性肿瘤患者中阳性率超过80%,γγ-烯醇化酶在大细胞肺癌阳性率也超过70%。可以预期随科学技术发展,免疫学方法将成为临床上测定同工酶的主要方法。
六、检测同工酶及其亚型的临床意义
从50年代中期开始,临床酶学有了迅速的发展,几乎把当时能测的酶都在临床上试用过,企图通过测定某一种或某几种酶来诊断一些特定疾病或特定组织器官的病变。通过10余年广泛的研究,发现酶测定诊断疾病的特异性并不高,因为机体中各种细胞的代谢有很大的相似性,从临床角度很难说存在着所谓器官特异酶。当时曾有学者想找出一些肿瘤特异酶,但很快发现找不到一种只存在于肿瘤组织并能进入血液而正常组织又不存在的酶。
在此同时,Market等通过对LD在电泳时可分为5个区带的深入研究,在1959年首先提出“isozyme”的术语来描述一类酶,它们催化同一生化反应,但在结构和理化性质上有所不同,目前广泛使用国际生化协会推荐术语“isoenzyme”。我国目前多翻译为同工酶,临床很快将此新概念、新发现用于临床,发现同工酶测定可以弥补上述测酶总活性的不足之处,因为不同同工酶在组织分布、细胞内定位、发生发育方面都可能有所差异,临床可利用这些差异来增加诊断的特异性。目前不论在诊断肿瘤,还是诊断心脏、肝等疾病上都找到一些较总酶活性测定特异性、灵敏度高的同工酶测定项目,同工酶正逐步成为酶学中一个重要分支。
80年代发现某些同工酶从组织进入体液后,进一步变化分为数个不同类型即所谓同工酶的亚型(isoform)。CK-MB的亚型MB1、MB2,CK-MM亚型MM1、MM2和MM3在AMI的诊断和溶栓疗效判断上都优于总酶和同工酶。
同工酶是一个复杂的生物现象,至今在分类、概念上尚有一些问题有待研究澄清。从临床诊断角度可将同工酶理解为一个包括有多种能催化相同生化反应的酶族,在这族中虽然不同酶都催化同一反应,但在理化性质上有差异,如它们对底物的亲和性、特异性不同,对抑制剂出现不同的反应,所带电荷、对热耐受性有差异等等。生化学者根据这些差异用各种物理、化学方法将同工酶分离测定,从本质上说这些差异与酶蛋白结构有关,或者是构成酶蛋白的氨基酸在组成或排列次序上出现差异,或者由于二级、三级乃至四级结构不同而造成上述不同的理化性质,同时这些结构差异又可引起酶蛋白抗原性的差异。目前正在大力发展这种用免疫方法测同工酶的技术,并取得明显进展。
同工酶之所以有较高的诊断价值与下面一些因素有关:
首先是某些同工酶有明显的组织分布差异,以目前临床应用最多的CK和LD同工酶而言,CK大量存在于三种肌肉组织中,单独总CK升高很难判断。CK升高的组织来源为:骨骼肌中主要为CK-MM,平滑肌中为CK-BB,心肌中虽然大多数仍是CK-MM,但却含有14%-40%的其它两种肌组织中没有或仅含少量的CK-MB,这样只要能测CK同工酶,根据同工酶变化,不难判断出释放CK的器官或组织。
LD虽然几乎存在于全身各种细胞中,但其五种同工酶在体内分布情况并不相同。如LD1主要存在于心肌和红细胞中,LD5则主要存在于肝脏和骨骼肌中,正常血清中同工酶分布为LD2>LD1>LD3>LD4>LD5,这样虽然心脏和肝的多种疾病都能引起总LD升高,但对血清LD同工酶影响却大不相同。如AMI时,LD1明显增高以致LD1>LD2,肝病时将出现LD5>LD4,AMI患者在LD1>LD2基础上,又同时出现LD5>LD4,可怀疑是否有右心衰竭,引起肝淤血。有些酶的同工酶与上述情况不同,只是细胞内定位不同,临床上有诊断意义的主要是线粒体同工酶,线粒体中有一些酶在结构和性质上往往与细胞质中同工酶有明显差异,临床应用较多的是线粒体AST。轻度病变时,由于线粒体有两层致密的膜,此同工酶很难进入血清,但在细胞坏死病变时,血清中线粒体同工酶常明显升高。近年来发现ALT也存在着两种同工酶,肝脏疾病时ALT经常升高,ALT同工酶测定应该对肝病预后判断有一定价值。
在胚胎期,和器官的发生发育一样,这一时期酶带有早期种族进化的痕迹,与出生后人体的酶往往有差异。当人得肿瘤后,肿瘤细胞可以出现返祖现象,有可能出现胚胎期同工酶,测定这类同工酶有助于诊断肿瘤,例如胚胎期CK主要为CK-BB,约有10%恶性肿瘤患者血清可查出CK-BB,又如一些肿瘤患者血中可查到胎盘性ALP等等。
总之,随着科学技术的发展,测定项目的增加,测定方法的简化,同工酶测定将在诊断疾病、判断疗效和预后方面起着愈来愈大的作用。
