旋毛形线虫(Trichinella spiralis Owen,1835)简称旋毛虫,由其引起的旋毛虫病(trichinelliasis)对人体的危害性很大,严重感染常能致人死亡。很多种动物可作为本虫的宿主,是人兽共患的寄生虫病之一。
形态
成虫微小,线状,虫体后端稍粗。雄虫大小约为1.4~1.6×0.04~0.05mm;雌虫约为3~4×0.06mm。消化道的咽管长度约为虫体长的1/3~1/2,其结构特殊:前段自口至咽神经环部位为毛细管状,其后略为膨大,后段又变为毛细管状,并与肠管相连。后段咽管的背侧面有一列由呈圆盘状的特殊细胞──杆细胞组成的杆状体。每个杆细胞内有核1个,位于中央;胞浆中含有糖原、线粒体、内质网及分泌型颗粒。其分泌物通过微管进入咽管腔,具有消化功能和强抗原性,可诱导宿主产生保护性免疫。两性成虫的生殖系统均为单管型。雄虫尾端具一对钟状交配附器,无交合刺,交配时泄殖腔可以翻出;雌虫卵巢位于体后部,输卵管短窄,子宫较长,其前段内含未分裂的卵细胞,后段则含幼虫,愈近阴道处的幼虫发育愈成熟。自阴门产生的新生幼虫,大小只有124×6µm(图16-17)。
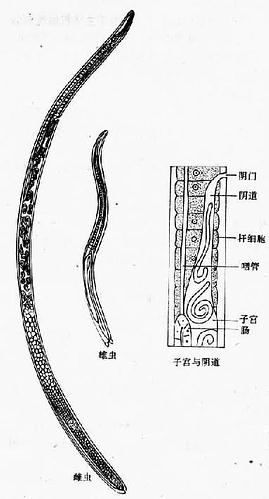
图16-17 旋毛虫成虫
幼虫囊包于宿主的横纹肌肉,呈梭形,其纵轴与肌纤维平行,大小约为0.25~0.5×0.21~0.42mm。一个囊包内通常含1~2条卷曲的幼虫,个别也有6~7条的。成熟幼虫的咽管结构与成虫相似。
生活史
在寄生人体的线虫中,旋毛虫的发育过程具有其特殊性。成虫和幼虫同寄生于一个宿主内:成虫寄生于小肠,主要在十二指肠和空肠上段;幼虫则寄生在横纹肌细胞内。在旋毛虫发育过程中,无外界的自由生活阶段,但完成生活史则必须要更换宿主。除人以外,许多种哺乳动物,如猪、犬、鼠、猫及熊、野猪、狼、狐等野生动物,均可作为本虫的宿主。
当人或动物宿主食入了含活旋毛虫幼虫囊包的肉类后,在胃液和肠液的作用下,数小时内,幼虫在十二指肠及空肠上段自囊包中逸出,并钻入肠粘膜内,经一段时间的发育再返回肠腔。在感染后的48小时内,幼虫经4次蜕皮后,即可发育为成虫。雌、雄虫交配后,雌虫重新侵入肠粘膜内,有些虫体还可在腹腔或肠系膜淋巴结处寄生。受精后的雌虫子宫内的虫卵逐渐发育为幼虫,并向阴道外移动。感染后的第5~7天,雌虫开始产出幼虫,排蚴膜可持续4~16周或更长。此间,每一条雌虫可产幼虫约1500条。成虫一般可存活1~2个月,有的可活3~4个月。
大多数产于肠粘膜内的新生幼虫,侵入局部淋巴管或静脉,随淋巴和血循环到达宿主各器官、组织,但只有到达横纹肌内的幼虫才能继续发育。侵入部位多是活动较多、血液供应丰富的肌肉,如膈肌、舌肌、咬肌、咽喉肌、胸肌、肋间肌及腓肠肌等处。幼虫穿破微血管,进入肌细胞内寄生。约在感染后1个月,幼虫周围形成纤维性囊壁,并不断增厚,这种肌组织内含有的幼虫囊包,对新宿主具有感染力。如无进入新宿主的机会,半年后即自囊包两端开始出现钙化现象,幼虫逐渐失去活力、死亡,直至整个囊包钙化。但有时钙化囊包内的幼虫也可继续存活数年之久(图16-18)。
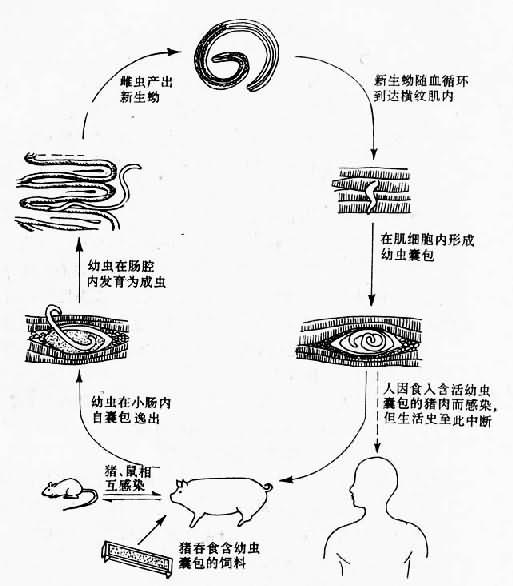
图16-18 旋毛虫生活史
致病
旋毛虫对人体致病的程度与诸多因素有关,如食入幼虫囊包的数量及其感染力;幼虫侵犯的部位及机本的功能状态,特别是与人体对旋毛虫有无免疫力等因素关系密切。轻感染者可无明显症状,重者临床表现复杂多样,如不及时诊治,患者可在发病后3~7周内死亡。
旋毛虫的致病过程分为三期:
1.侵入期 指幼虫在小肠内自囊包脱出并发育为成虫的阶段,因主要病变部位发生在肠道,故亦可称此期为肠型期。由于幼虫及成虫对肠壁组织的侵犯,而引起十二指肠炎、空肠炎,局部组织出现充血、水肿、出血,甚至形成浅表溃疡。患者可有恶心、呕吐、腹痛、腹泻等胃肠症状。同时伴有厌食、乏力、畏寒、低热等全身症状,极易误诊为其他疾病。
2.幼虫移行、寄生期 指新生幼虫随淋巴、血循环移行至全身各器官及侵入横纹肌内发育的阶段,因主要病变部位发生在肌肉,故亦可称此期为肌型期。由于幼虫移行时机械性损害及分泌物的毒性作用,引起所经之处组织的炎症反应。病人可出现急性临床症状,如急性全身性血管炎、水肿、发热和血中嗜酸性粒细胞增多等,部分病人可出现眼睑及面部浮肿、眼球结膜充血。重症患者可出现局灶性肺出血、肺水肿、胸腔积液、心包积液等;累及中枢神经者,可引起非化脓性脑膜炎和颅内高压,患者可出现昏迷、抽搐等症状。幼虫大量侵入横纹肌后,引起肌纤维变性、肿胀、排列紊乱、横纹消失。虫体周围肌细胞坏死、崩解,肌间质有轻度水肿及炎症细胞浸润。此时,病人突出而最多发的症状为全身肌肉酸痛、压痛,尤以腓肠肌、肱二头肌、肱三头肌疼痛明显。部分病人可出现咀嚼、吞咽或发声障碍。急性期病变发展较快,严重感染的病人,可因广泛性心肌炎,导致心力衰竭,以及毒血症和呼吸系统伴发感染而死亡。本病死亡率较高,国内为3%左右。
3.囊包形成期 囊包的形成是由于幼虫的刺激,导致宿主肌组织由损伤到修复的结果。随着虫体的长大、卷曲,幼虫寄生部位的肌细胞逐渐膨大呈纺锤状,形成梭形的肌腔包围虫体,由于结缔组织的增生而形成囊壁。随着囊包的逐渐形成,组织的急性炎症消失,患者的全身症状日渐减轻,但肌痛仍可持续数月。
旋毛虫的寄生可以诱发宿主产生保护性免疫力,尤其对再感染有显著的抵抗力。可表现为幼虫发育障碍、抑制成虫的生殖能力及加速虫体的排除等。
实验诊断
旋毛虫病的临床表现比较复杂,由于病程的发育可有不同的表现,故单从临床症状及时作出准确的诊断较为困难。应结合询问病人有无食入过生肉或未熟肉的病史,以及有群体发病的特点,并能从患者肌肉内活检出幼虫囊包为确诊依据。血清学方法可协助诊断。
1.病原诊断 采用活检法,自患者腓肠肌或肱二头肌取样,经压片或切片镜检有无幼虫及囊包。轻度感染或病程早期(感染后10天内)均不易检获虫体。如果患者尚有吃剩的肉,亦可用同法检查,以资佐证。为提高检出率,也可采用人工胃液消化分离法。将肌肉消化后,取沉渣或经过离心后检查有无幼虫。
2.免疫诊断 旋毛虫具有较强的免疫原性,因此免疫诊断有较大意义。目前国内研究较多,一些方法效果较好,已开始用于实践。一般多用幼虫制备抗原。
⑴皮内试验:用幼虫浸出抗原(1:5000~10000)作皮内注射,15分钟后丘疹直径>1cm,红晕直径>2cm,并出现伪足,即为阳性。此法简便易行,敏感性高,一般在感染后第2周阳性率可达90%。但病后5年或更长,部分病人仍可为阳性反应。与其它蠕虫病尚可出现交叉反应。
⑵环幼沉淀试验:取活幼虫50~100条,放入凹载玻片内,加待检病人血清,封片,置潮湿容器内,37℃孵育24小时,镜检在虫体口周或肛周表皮出现泡沫状或颗粒状沉淀物为阳性反应。此法有助于轻度感染的早期诊断,一般在感染后第3周末即可呈阳性反应,但活虫来源较困难。
⑶皂土絮状试验:用吸附幼虫抗原的皂土(bentonite)颗粒,与待检患者血清作用,若有特异性抗体存在,即呈现凝集反应。一般在感染后两周可出现阳性反应。阳性率可高达97%,且假阳性反应极少。
⑷酶联免疫吸附试验:人体感染后17天,即可检出患者血清抗体,特异性强、敏感性高。对急性期病人的诊断效果较佳。在国内,已被广泛应用于人体旋毛虫病血清流行病学的调查,国外也将此法列为商品猪宰杀前常规检测方法之一。
此外,间接血凝试验、对流免疫电泳及间接免疫过氧化物酶染色法等,均可用于本病的诊断或流行病学调查。如有条件,最好是2~3种方法同时使用,以提高其可靠性。
流行
旋毛虫病呈世界性分布,但以欧洲、北美洲发病率较高。此外,非洲、大洋洲及亚洲的日本、印度、印度尼西亚等国也有流行。我国自1964年在西藏首次发现人体旋毛虫病以后,相继在云南、贵州、甘肃、四川、河南、福建、江西、湖北、广东、广西、内蒙古、吉林、辽宁、黑龙江、天津等地都有人体感染的报告,或造成局部流行和暴发流行的报道。仅云南省至1986年就有34个县、市流行过旋毛虫病,发病279起,共有7892个病例。旋毛虫病是云南省最严重的人兽共患寄生虫病。
在自然界中,旋毛虫是肉食动物的寄生虫,目前已知有百余种哺乳动物可自然感染旋毛虫病。在我国,旋毛虫感染率较高的动物有猪、犬、猫、狐和某些鼠类。这些动物之间相互残食或摄食尸体而形成的“食物链”,成为人类感染的自然疫源。但人群旋毛虫病的流行与猪的饲养及人食入肉制品的方式有更为密切的关系。猪的感染主要是由于吞食了含活动虫囊包的肉屑或鼠类,猪与鼠的相互感染是人群旋毛虫病流行的重要来源。猪为主要动物传染源,除上海市及海南、台湾外,其他27个省、市、自治区均有猪感染旋毛虫的报道。其中在河南及湖北的某些地区感染较严重,猪的感染率在10%左右或更高,河南个别地区高达50.2%,应引起重视。
旋毛虫幼虫囊包的抵抗力较强,能耐低温,猪肉中囊包里的幼虫在-15℃需贮存20天才死亡,在腐肉中也能存活2~3个月。晾干、腌制、竻烤及涮食等方法常不能杀死幼虫,但在70℃时多可被杀死。因此,生食或半生食受染的猪肉是人群感染旋毛虫的主要方式,占发病人数的90%以上。在我国的一些地区,居民有食“杀片”、“生皮”、“剁生”的习俗,极易引起本病的暴发流行。曾报道,吉林有因吃凉拌狗肉,哈尔滨有吃涮羊肉而引起人群感染旋毛虫。此外,切生肉的刀或砧板因污染了旋毛虫囊包,也可能成为传播因素。
防治
加强卫生教育改变食肉的方式,不吃生的或未熟透的猪肉及野生动物肉是预防本病的关键。认真执行肉类检疫制度,未经宰后检疫的猪肉不准上市;遵守食品卫生管理法规,发现感染有旋毛虫病的肉要坚决焚毁;扑杀鼠类、野犬等保虫宿主等,是防止人群感染的重要环节。
治疗患者 目前,丙硫咪唑是治疗旋毛虫病的首选药物,不仅有驱除肠内早期幼虫及抑制雌虫产蚴的作用,而且能杀死肌肉中的幼虫,并兼有镇痛、消炎的功效。如在感染后第1周内即用药,尚有防止或减轻症状的作用,治愈率可达100%。此外,甲苯咪唑也有较好的治疗效果。病情严重者,除给予支持治疗外,同时可使用肾上腺皮质激素作辅助治疗。
